全胃肠外营养(total parenteral nutrition,TPN)即为不经口、不插管及不经胃管、胃肠造口,完全经静脉路径输注营养液,为机体补充所需的能量及营养素,提供治疗支持【1】。FOCUS-PDCA是PDCA戴明环的改良,也是PDCA循环的进一步延伸,是包含寻找(find)、组织(organize)、澄清(clarify)、理解(understand)、选择(select)、计划(plan)、实施(do)、检查(check)、执行(act)9个步骤的一种精准的风险管理工具,目前已应用于各个领域的质量管理中。为降低全胃肠外营养混合液临床输注的不良反应,本团队运用FOCUS-PDCA程序,提高了全胃肠外营养混合液临床输注的安全性。
1 资料来源与方法
1.1 资料来源 某医院2020年4月开始运用FOCUS-PDCA质量管理工具提升全胃肠外营养混合液临床输注的安全性,选取2020年1月1日~2020年3月31日FOCUS-PDCA实施前
62例TPN患者作为对照组,2020年6月1日~2020年8月31日FOCUS-PDCA实施后64例患者作为观察组。
1.2 方法 该项目依据FOCUS-PDCA程序,遴选真因,并筛选出切实可行的对策实施,持续改进,确认效果。
2 结果
2.1 F阶段(find,发现问题) 2020年1月1日~2020年3月31日期间,调查了普外科一病区62例患者全胃肠外营养的输注情况,收集了TNA输注静脉路径的选择及治疗疗程,同时收集所用TNA的渗透压。(见表1)。由于快速康复(ERAS)理念的跟进,医生根据患者情况会在手术后保留中心静脉导管,故采用中心静脉路径输注TNA、TNA渗透压<900mOsm.L且使用疗程<14d的患者16例(25.8%);TNA渗透压≥900mOsm.L或者使用疗程≥14天,而采用外周静脉输注的患者20例(32.3%)。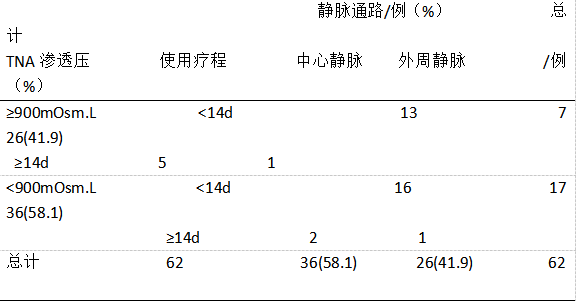 表1 普外科一病区1-3月全胃肠外营养混合液(TNA)使用过程中静脉通路的选择情况
表1 普外科一病区1-3月全胃肠外营养混合液(TNA)使用过程中静脉通路的选择情况
2.2 0 阶段(organize,组织团队) 由本科室住院医生、两名白班责任组长、负责本科室的药师、营养师成立质量持续改进小组( CQI),各成员之间明确分工并团结合作。
2.3 C阶段(clarify,澄清现行流程和规范) CQI小组根据医院现有的TNA输注流程绘制出TNA使用全流程,并确定出此次改进的目标。
2.3.1 设计查检表 CQI小组成员利用头脑风暴方法,分析TPN输注的各个环节,从人、机、料、法、环五个方面,设计TPN规范查检表。
2.3.2 查检结果 2020年1月1日~2020年3月31日期间,查检出与全胃肠外营养输注路径相关的不良反应9例(14.5%)。26例外周静脉路径输注肠外营养的患者中,发生血栓性静脉炎的9例,中止肠外营养治疗5例;36例中心静脉输注肠外营养的患者中发生导管相关性感染的患者2例,均中止肠外营养治疗。
2.4 U 阶段(understand,问题的根本原因分析) 该治疗方案产生的结果及其发生的概率,即血栓性静脉炎发生的例数代表决策分支。依据结果分组,进行χ2 检验(表2),χ2 =6.07,P<0.05,结果说明,选择外周静脉途径输注疗程≥14天或TNA渗透压≥900mOsm.L时,血栓性静脉炎的发生率显著增高,差异有统计学意义。
表2 外周静脉输注全肠外营养混合液(TNA)患者静脉炎发生率的比较
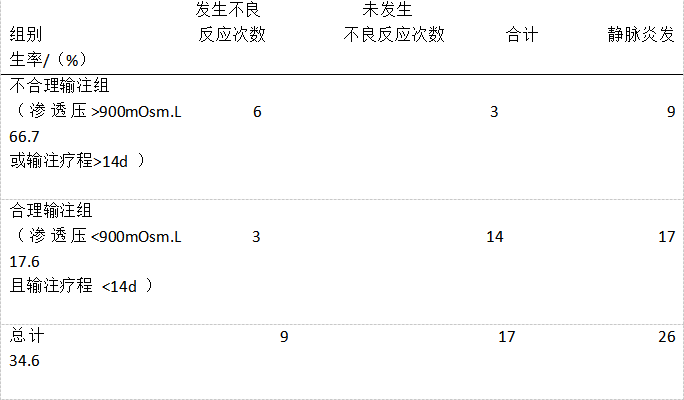 注:χ2=6.07,P<0.05
注:χ2=6.07,P<0.05
2.5 S 阶段(select,选择流程改进的方案) 针对主要原因,制定改进方案与对策实施计划表。
2.6 P 阶段( plan,计划)和D 阶段(do,实施) 确定改进方案,进一步拟定具体的实施方法,根据“5W1H”方案,按照既定计划实施,组内 CQI 成员作为执行者,从 2020 年4月开始实施。
2.7 C 阶段(check,检查) 通过3个月的实施,从 2020 年6月 1 日~8 月 31 日,对全胃肠外营养输注安全性再次进行了查检, 总检查患者数64人,共进行全胃肠外营养638次,对输注情况及出现与输注路径相关的不良反应进行调查及记录,筛查标准与现况把握阶段一致,CQI前病例数男39例,女23例,年龄37~84岁,平均年龄53.3±2.7岁;CQI后病例数男40例,女24例,年龄39~85岁,平均52.7±2.6岁。两组患者在性别、年龄、体质及疾病分布情况方面无显著性差异(P>0.05),具有可比性。经调查肠外营养输注路径相关的不良反应5例(7.81%),外周静脉路径输注TNA 33例,其中4例发生血栓性静脉;中心静脉输注TNA31例,其中1例发生导管相关性血流感染。本次CQI活动,输注TNA不良反应发生率由CQI活动前14.5%降低至7.81%,经χ2 检验,χ2 =0.34,P<0.05,具有可比性。
2.8 A 阶段(act,处理) 本次 FOCUS - PDCA 活动 ,将组内每个成员的潜能充分挖掘。通过把控流程中的各个环节,制定及完善了肠外营养标准化流程内容,并纳入TNA临床使用日常操作规范。
3 讨论
全胃肠外营养是静脉给予营养素的方法,对促进患者的治疗效果及康复,纠正水、电解质紊乱,改善营养、提高生活质量,有着十分重要的作用【2】。
TPN常见的并发症主要有静脉炎、感染、栓塞、气胸等。TNA中的钾离子、某些氨基酸及脂肪乳对血管刺激性大,也是血栓性静脉炎的主要原因之一【3-4】。本次 FOCUS - PDCA 干预策略弥补了临床输注TNA营养液存在的安全隐患,有效降低了TNA输注过程中不良反应的发生率。
TNA营养液由于组分较多,故渗透压往往高于其他静脉输液,因此在临床使用过程中,TNA应尽量由中心静脉或PICC输注,但要严格把握穿刺置管的指征。中心静脉置管为有创操作,易造成置管并发症,如导管相关性感染、静脉栓塞、气胸、血胸等,其在临床应用受到限制【5】。外周静脉作为输注途径,简单易行且安全,患者的认可度更高。可由于TNA渗透压往往高于普通液体,外周输注极易引起血栓性静脉炎【6】。严重的静脉炎大大降低了患者治疗的依存性,进而使肠外营养治疗半途而废。TNA治疗之前,选择何种途径进行静脉输注,需对患者进行多学科综合评估,充分考虑渗透压、疗程、患者自身静脉血管条件、有无静脉置管病史、出凝血功能、有无基础疾病等【7】。因此,临床建议在使用TPN前,将患者的营养状态评估放在首位,避免无指征应用TNA。
本次 FOCUS - PDCA 活动,验证了静脉炎的发生与输注路径、疗程和渗透压之间的关系。通过采取对医、护、药人员的规范化培训;改进TNA组分,降低渗透压;全程监护TNA使用过程;尽早开启肠内营养;加强患者健康教育等有效措施,有效降低了因TNA输注过程中与静脉路径选择相关的血栓性静脉炎的发生率,本次CQI活动后输注TNA,不良反应发生率由14.5%降低至7.81%,P<0.05。进一步提高了临床全胃肠外营养使用的安全性。
参 考 文 献
[1]李晨,陈贵进,郭玉霖,等.胃癌全胃切除术后早期肠内营养结合肠外营养的疗效观察[J].解放军医学院学报,2016,37(6):599-602.
[2]Ameri ZD,Vafaee A,Sadeghi T,et al. Eff[ect of a Comprehensive Total Parenteral Nutrition Training Program on Knowledge and Practice of Nurses in NICU[J].Global Journal of Health Science,2016,8(10):56478.
[3]胡守紫,毛鑫群,付立,等.经外周中心静脉置管相关性深静脉血栓形成的研究进展[J].齐鲁护理杂志,2017,23(8):70-72.
[4]陈玲.脂肪乳对立体血管及内皮细胞功能的影响[D].石家庄:河北医科大学,2016.
[5]Waishe C,Bourke J,Lynch M,et al.Culture positivity of CVCs used for TPN:Investigation of an association with catheter. Related infection and comparison of causative organisms between ICU and Non-ICU CVCs [J]. J Nutr Metab ,2012,2012:257959.
[6]Peng NH,Xu DD,Gao Y,et al.Experimental study on the occurrence of phlogistic concentration of parenteral nutrient liquid in intravenous inflammation[J].Parenteral and Enteral Nutrition,,2012,19(5):284-287.
[7]Lubos Sobotka. BASICS IN CLINICAL NUTRITION[M].Publishing House Galen,2011:332-333.




