作为常见妇科急腹症,卵巢黄体囊肿破裂出血(HCLC)起病急、进展快,进行性加重、下腹部剧痛是常见症状,更甚者会出现腹膜刺激征及盆腔出血,影响其正常生活[1]。若HCLC患者出血较少,保守治疗即可,以此减少手术创伤,但出血较多的患者需行急诊手术,而术前常规检查也是非常必要的[2]。本研究选择2016年2月-2019年2月在我院行卵巢黄体囊肿检查的48例患者,旨在分析CT增强扫描对卵巢黄体囊肿破裂出血的诊断价值,现将内容整理如下。
1.资料与方法
1.1一般资料
选择2016年2月-2019年2月在我院行卵巢黄体囊肿检查的48例患者,所有患者均行CT增强扫描,后行组织病理学检查,患者年龄分布在17-36岁,平均年龄为(28.49±5.36)岁,发病前有26例存在性生活史,有13例在进行体育锻炼,有6例发生剧烈咳嗽,有3例诱因不明。
1.2方法
CT增强扫描:仪器选择为飞利浦十六排螺旋CT,将层厚设置为5mm,层距设置为5mm,对比剂选择碘佛醇注射液(剂量为80-100mL),给予患者肘部静脉注射,调整注射速率至2-3mL/s。动脉期扫描时间保持在20s,静脉期扫描时间保持在60s,扫描后获取截断位图像,进行原始数据包应用,将层厚设置为5mm后进行层面重组。
1.3观察指标
观察CT增强扫描的准确性及满意度。满意度分为很满意、满意、不满意,其依据是本院自制量表,由患者填写问卷。
1.4统计学分析
实验以SPSS20.0进行统计学分析,其中计数资料以(%)表示,使用X2进行统计学检验,计量资料以(均数±标准差)表示,使用t值进行统计学检验,P<0.05代表研究有统计学意义。
2.结果
2.1观察CT扫描准确性
表1观察CT扫描准确性
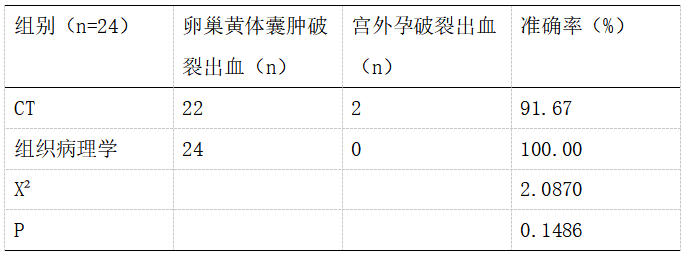
CT诊断准确率(91.67%)略低于组织病理学(100.00%),但无显著差异(P>0.05)。
2.2观察患者对CT诊断的满意度
表2观察患者对CT诊断的满意度

患者对CT诊断很满意的有14例,满意的有9例,不满意的有1例,诊断满意度为95.83%(23例);患者对组织病理学诊断很满意的有8例,满意的有10例,不满意的有6例,诊断满意度为75.00%(18例)。患者对CT诊断满意度(95.83%)高于组织病理学诊断(75.00%),差异性显著(P<0.05)。
3.讨论
针对黄体囊肿出血病程,可将其分为新鲜出血、凝血块形成及溶血阶段,在超声诊断中,溶血及新鲜出血表现为低回声征象或无回声征象,若出现强回声则表示存在凝血块[3]。而CT图像显示更为细致,可与患者发病时间相结合,若患者发病时间较短,且合并对比剂外溢,在CT上显示为低密度影,可将其判定为新鲜出血[4]。若患者发病时间较强,对其进行增强扫描后未出现对比剂外溢情况,CT上显示为高密度影,且存在陈旧性出血,可将其判定为凝血块形成阶段。组织病理学诊断结果显示囊壁组成为卵泡膜细胞和黄素华颗粒细胞,患者排卵期4天后形成新生血管,在此情况下CT显示为囊肿壁强化[5]。以往多通过超声诊断卵巢黄体囊肿,但影像学技术发展迅速,CT逐渐应用于卵巢黄体囊肿的诊断中,其图像显示囊性低密度灶分布在附件区,囊肿壁检出较多破裂口,出现对比剂外溢的患者则为活动性出血[6]。若囊肿壁边缘魔化,在结肠旁沟、盆腔、肝脏前缘等位置存在大量混杂密度积液,且多见低密度灶,则提示为新鲜出血。本研究中,CT诊断准确率(91.67%)略低于组织病理学(100.00%),但无显著差异(P>0.05)。患者对CT诊断满意度(95.83%)高于组织病理学诊断(75.00%),差异性显著(P<0.05)。可见CT增强扫描具有较高的诊断准确率,还能对患者满意度进行提升,为医生治疗提供依据,从而营造出和谐医患关系。
综上所述,在卵巢黄体囊肿破裂出血的诊断中,CT增强扫描诊断准确率较高,有效提升了患者满意度,具有较高的诊断价值,建议推广使用。
参考文献:
[1]周俏龙,周俏龙,马灵, 等.CT检查(增强扫描)对卵巢黄体囊肿破裂出血的诊断效果观察[J].养生保健指南,2019,(10):210.
[2]鄢亚鹏.黄体囊肿与宫外孕破裂出血CT征象分析[J].现代医用影像学,2018,27(6):1840-1841,1844.
[3]曹灿贵,白群.原发性泪囊肿瘤患者12例CT、MRI影像学表现及病理特点分析[J].中国CT和MRI杂志,2019,17(6):41-43.
[4]孙伟,史帅,薛微波, 等.超声联合CT诊断结节性甲状腺囊肿合并甲状腺癌的临床价值分析[J].饮食保健,2019,6(21):268.
[5]孟圆,张亚琼,叶欣, 等.上颌成釉细胞瘤、牙源性角化囊肿及含牙囊肿的螺旋CT和锥形束CT影像分析[J].中华口腔医学杂志,2018,53(10):659-664.
[6]王进华,俞瑶涵,陈中雨, 等.104例儿童眶周皮样囊肿及表皮样囊肿分布与CT影像表现[J].临床放射学杂志,2018,37(9):1561-1565.




