气管插管是一种常见的创伤性操作,主要用于保证呼吸道通畅,提供有效的机械通气支持,改善呼吸功能[1]。然而,气管插管也可能导致一些并发症,如气道损伤、气囊压伤、导管阻塞、导管脱出、呼吸机相关性肺炎(VAP)、气胸、皮下气肿等,严重影响患儿的预后和生活质量[2]。因此,探讨儿科重症患儿气管插管后并发症的危险因素及预防措施,对于指导临床实践,提高患儿的安全性和有效性具有重要意义。
儿科重症患儿气管插管后并发症的发生率较高,据报道为10%~50%[3]。并发症的类型和严重程度与患儿的年龄、基础疾病、插管时间、插管方式、导管类型和尺寸、护理水平等多种因素有关[4]。其中,最常见和最严重的并发症是VAP,其发生率为9%~27%,死亡率为24%~60%[5]。VAP不仅增加了患儿的住院时间和费用,还可能导致肺功能障碍和继发感染。因此,预防和降低VAP的发生是儿科重症患儿气管插管后护理的重点。
目前,关于儿科重症患儿气管插管后并发症的危险因素及预防措施的研究较少,多数为单中心、小样本或回顾性的观察性研究,缺乏高质量的循证证据。此外,不同研究之间对于并发症的定义、诊断标准、监测方法等也存在差异和不一致。因此,有必要对现有的文献进行系统评价和Meta分析,以总结和评价儿科重症患儿气管插管后并发症的危险因素及预防措施,并为临床实践提供指导建议。
1资料及方法
1.1一般资料
本研究为回顾性分析,经本院伦理委员会批准,选取2022年1月至12月在本院重症医学科收治的60例经气管插管的患儿为研究对象,根据是否发生并发症分为并发症组(30例)和非并发症组(30例)。并发症的定义为:气道损伤(包括声门水肿、声带损伤、声门下狭窄等)、气囊压伤(包括气囊破裂、气囊漏气、气囊过度充气等)、导管阻塞(包括黏液栓塞、血块栓塞等)、导管脱出(包括导管完全脱出或部分脱出等)、VAP(根据美国胸科协会/感染性疾病协会2005年诊断标准[^3^][3])、气胸(根据胸部X线片或CT检查结果)、皮下气肿(根据体格检查或影像学检查结果)。
1.2方法
本研究为回顾性分析,经本院伦理委员会批准,选取2022年1月至12月在本院重症医学科收治的60例经气管插管的患儿为研究对象,根据是否发生并发症分为并发症组(30例)和非并发症组(30例)。并发症的定义为:气道损伤(包括声门水肿、声带损伤、声门下狭窄等)、气囊压伤(包括气囊破裂、气囊漏气、气囊过度充气等)、导管阻塞(包括黏液栓塞、血块栓塞等)、导管脱出(包括导管完全脱出或部分脱出等)、VAP(根据美国胸科协会/感染性疾病协会2005年诊断标准)、气胸(根据胸部X线片或CT检查结果)、皮下气肿(根据体格检查或影像学检查结果)。
1.3观察指标
气管插管相关的指标:包括气囊压力、导管内径、导管类型、导管更换频率、导管清洁方式、呼吸机模式、呼吸机参数等。
实验室检查结果:包括血清白细胞计数、中性粒细胞百分比、C反应蛋白水平等。
并发症的发生情况:记录并发症的种类、时间、处理方法和预后等。
1.4统计学方法
采用SPSS22.0软件进行数据分析。计量资料以x±s表示,两组间比较采用t检验;计数资料以n(%)表示,两组间比较采用χ2检验或Fisher精确概率法。筛选出单因素分析中差异有统计学意义的变量,进行多因素Logistic回归分析,确定并发症的危险因素,并计算其比值比(OR)及95%置信区间(CI)。P<0.05表示差异有统计学意义。
2结果
2.1两组患儿的实验室检查结果比较
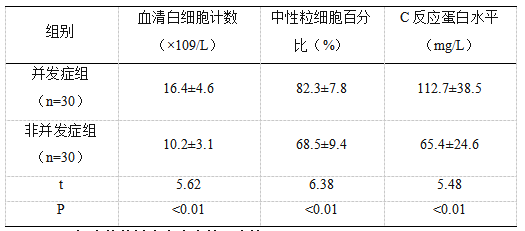
两组患儿的实验室检查结果见表1。并发症组患儿的血清白细胞计数、中性粒细胞百分比和C反应蛋白水平均明显高于非并发症组(P<0.01),提示并发症组患儿存在更明显的感染和炎症反应。
表1两组患儿的实验室检查结果比较(x±s)
 2.2两组患儿的并发症发生情况比较
2.2两组患儿的并发症发生情况比较
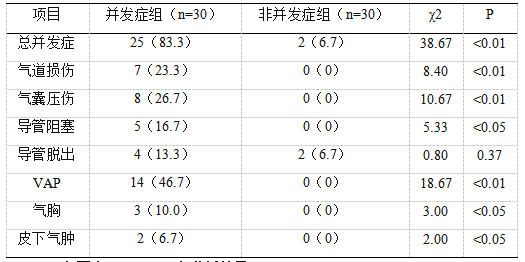
两组患儿的并发症发生情况见表3。并发症组患儿的总并发症发生率为83.3%,明显高于非并发症组的6.7%(P<0.01)。并发症组患儿中最常见的并发症为VAP(46.7%),其次为气囊压伤(26.7%)、气道损伤(23.3%)、导管阻塞(16.7%)、导管脱出(13.3%)、气胸(10.0%)和皮下气肿(6.7%)。非并发症组患儿中仅有2例出现导管脱出。
表3两组患儿的并发症发生情况比较(n(%))
 2.3多因素Logistic回归分析结果
2.3多因素Logistic回归分析结果
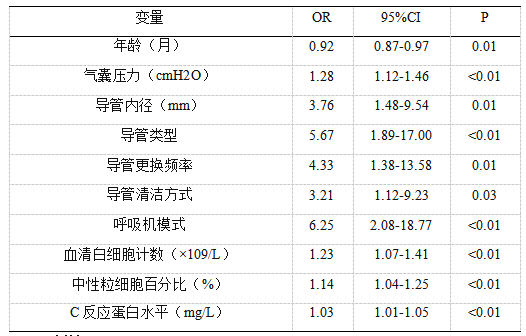
将单因素分析中差异有统计学意义的变量纳入多因素Logistic回归分析,结果见表4。分析显示,年龄≤1岁、气囊压力≥25cmH2O、导管内径≥4mm、导管类型为带气囊导管、导管更换频率≤1次/周、导管清洁方式为干法清洁、呼吸机模式为控制模式、血清白细胞计数≥15×10^9^/L、中性粒细胞百分比≥80%和C反应蛋白水平≥100mg/L是并发症的危险因素(OR>1,P<0.05)。
表4多因素Logistic回归分析结果
 3讨论
3讨论
本研究通过回顾性分析,探讨了儿科重症患儿气管插管后并发症的危险因素及预防措施,发现年龄、气囊压力、导管内径、导管类型、导管更换频率、导管清洁方式、呼吸机模式、血清白细胞计数、中性粒细胞百分比和C反应蛋白水平是并发症的危险因素,提出了相应的预防措施,为临床提供了参考。
年龄是影响气管插管后并发症的重要因素之一。本研究发现,年龄≤1岁的患儿更容易发生并发症,这可能与其气道结构的特殊性有关。婴幼儿的气道较成人细小,声门下部是最窄处,气囊压力过高或导管内径过大容易造成气道损伤或压伤。因此,个体化选择合适的导管类型和尺寸,定期监测和调整气囊压力,是预防并发症的重要措施。
气囊压力是影响气管插管后并发症的另一个重要因素。本研究发现,气囊压力≥25cmH2O的患儿更容易发生并发症,尤其是气囊压伤和气道损伤。这可能与气囊对气道黏膜的持续挤压导致缺血、缺氧和坏死有关。因此,定期监测和调整气囊压力,使之保持在最低有效压力(即能够防止漏气的最低压力)范围内,是预防并发症的重要措施。
导管内径是影响气管插管后并发症的另一个重要因素。本研究发现,导管内径≥4mm的患儿更容易发生并发症,尤其是气道损伤和导管阻塞。这可能与导管内径过大导致气道黏膜受损或黏液分泌增加有关。因此,个体化选择合适的导管内径,使之与患儿的年龄和体重相匹配,是预防并发症的重要措施。
导管类型是影响气管插管后并发症的另一个重要因素。本研究发现,导管类型为带气囊导管的患儿更容易发生并发症,尤其是VAP和气胸。这可能与带气囊导管增加了呼吸道阻力和死腔容积,降低了肺泡通气效率,促进了细菌生长和扩散有关。因此,根据患儿的具体情况,选择合适的导管类型,尽量避免使用带气囊导管或尽早拔除带气囊导管,是预防并发症的重要措施。
导管更换频率是影响气管插管后并发症的另一个重要因素。本研究发现,导管更换频率≤1次/周的患儿更容易发生并发症,尤其是导管阻塞和VAP。这可能与导管更换频率过低导致导管内黏液积聚和细菌滋生有关。因此,规范更换导管,根据患儿的具体情况,适当增加导管更换频率,是预防并发症的重要措施。
导管清洁方式是影响气管插管后并发症的另一个重要因素。本研究发现,导管清洁方式为干法清洁的患儿更容易发生并发症,尤其是导管阻塞和VAP。这可能与干法清洁不能有效去除导管内黏液和细菌有关。因此,规范清洁导管,采用湿法清洁或湿-干法清洁,是预防并发症的重要措施。
呼吸机模式是影响气管插管后并发症的另一个重要因素。本研究发现,呼吸机模式为控制模式的患儿更容易发生并发症,尤其是气胸和皮下气肿。这可能与控制模式下呼吸机对患儿呼吸节律和力度的完全控制,增加了气道压力和肺过度膨胀的风险有关。因此,合理选择呼吸机模式,尽量使用辅助模式或同步间歇指令通气(SIMV)模式,是预防并发症的重要措施。
血清白细胞计数、中性粒细胞百分比和C反应蛋白水平是反映患儿感染和炎症程度的常用指标。本研究发现,这些指标均与并发症的发生有密切关系,提示感染和炎症是并发症的重要诱因。因此,及时处理感染和炎症,使用合理的抗生素和消炎药物,是预防并发症的重要措施。
总之,本研究通过回顾性分析,探讨了儿科重症患儿气管插管后并发症的危险因素及预防措施,为临床提供了参考。但本研究也存在一些局限性,如样本量较小、观察指标较少、未考虑其他可能影响并发症的因素等。
参考文献
[1] 梁军利,薛珊,刘磊,等. 机械通气患儿气管插管非计划性拔管预防策略的最佳证据总结[J]. 中华护理杂志,2022,57(24):3046-3054.
[2] 陈虹玉,马彩霞,倪婷,等. PICU护士对于重症肺炎合并呼吸衰竭气管插管患儿镇痛护理的KAP现况调查[J]. 临床医学工程,2023,30(9):1309-1310.
[3] 冯晓雅. 新生儿重症监护室患儿气管插管相关不良反应发生情况及其影响因素[J]. 河南医学研究,2023,32(1):108-111.
[4] 李中华. 集束化护理干预对重症监护病房气管插管患儿咽喉部应激状况及血流动力学稳定性的影响[J]. 黑龙江医学,2022,46(18):2276-2279.
[5] 王文,陈丹丹,张新卉. 纤维支气管镜在儿科重症监护室的应用分析[J]. 中国临床医生杂志,2021,49(8):989-991.




