在临床上,闭角型青光眼是较为常见的眼科疾病,病发后可导致患者后房压力升高,虹膜前移,进而导致前房角闭合[1]。此外,白内障是闭角型青光眼患者最多见的合并症之一,病发后多需采取手术治疗干预。故此次研究主要分析不同手术方案在急性闭角型青光眼+白内障治疗中的作用及效果,报告如下。
1.资料与方法
1.1 一般资料
研究病例均为本院接收的急性闭角型青光眼并白内障患者(例数:64);将采集患者以随机数字表法均分为2组,对照组男女比例为17/15;年龄35-65岁(46.57±4.82);观察组男女比例为16/16;年龄36-65岁(46.24±4.77)。对比两组患者基础信息数据未见明显差异(P>0.05),可比。此次研究内容经医学伦理委员会核准;参与患者知情。
1.2 方法
观察组——超声乳化+房角分离:予以表面麻醉,经患眼3点位置角膜边缘做侧切口,将透明质酸钠经切口注入前房,实施环形连续撕囊,选择适当的超声乳化能量,予以超声乳化吸除晶状体皮质,在囊袋内置入人工晶状体;此后在患眼前房虹膜根部诸如透明质酸钠,钝性分离前房角,吸除透明质酸钠,恢复前房。最后适当调整人工晶状体位置、前房深度,并将角膜切口缝合,包封眼部。
对照组——超声乳化+小梁切除术:予以膜下浸润麻醉,此后做结膜瓣(上方),分离筋膜暴露巩膜并做巩膜瓣。超声乳化、植入人工晶状体同观察组。前房粘弹剂吸除后经前房注入0.2mL卡米可林进行缩瞳,此后在上方巩膜瓣下进行虹膜根切术,小梁切除后缝合巩膜瓣与结膜,最后包封眼部。术后随访6个月观察两组患者治疗效果及视力、眼压变化情况。
1.3 观察指标
对比观察不同治疗方案下两组患者的治疗效果(以治疗后眼压下降稳定且显著为显效;术后经药物控制眼压稳定为有效;眼压控制不理想为无效。总能有效率为显效率与有效率之和)及眼压(眼压计测量)、视力(国际标准“E 型”视力表检测)改善情况。
1.4 统计学方法
研究采集数据分析统计应用SPSS 25.0软件。涉及计量与计数内容应用(![]() )、%表示,t、χ2检验;组间数据对比以P<0.05为有统计学差异。
)、%表示,t、χ2检验;组间数据对比以P<0.05为有统计学差异。
2.结果
2.1 治疗效果
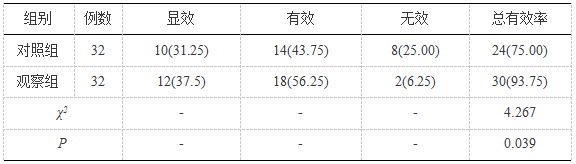
比较疗效:观察组高于对照组(P<0.05)。见表1:
表 1 治疗有效率对比(%)
 2.2 视力及眼压对比
2.2 视力及眼压对比
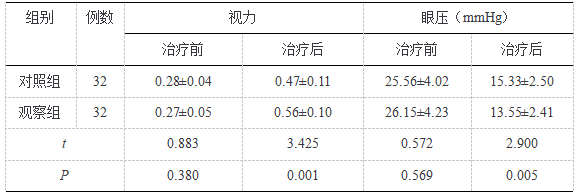
比较视力:观察组高于对照组;比较眼压:观察组低于对照组(P<0.05)。见表2:
表 2 视力及眼压对比(![]() )
)
 3.讨论
3.讨论
在临床上,急性闭角型青光眼是主要表现为眼压急剧升高的眼部病症之一,同时眼前段组织改变也是其发生的典型特征;该病症多见于老年人群体中,且伴随年龄的增长,该病症的发生率也会有所提升。据相关研究资料证实,青光眼与白内障之间存在一定的相互影响关系,这主要是由于白内障膨胀期晶状体-虹膜隔前移会增加青光眼发生风险[2];而青光眼患者由于长时间使用降眼压药物则会加快白内障形成进度,因而急性闭角型青光眼多合并白内障出现,临床治疗难度较大。
现阶段临床上针对急性闭角型青光眼并白内障的治疗多以手术干预为主,常见手术术式包含超声乳化技术、小切口白内障摘除术以及小梁切除术等等多种形式,不同手术方案均各有优劣[3]。故在患者治疗中就需要结合其实际病症及眼部情况采取针对性手术方案以获得最佳效果。在本次研究中则主要以我院收治的64例急性闭角型青光眼并白内障展开了分组对比,在分别实施超声乳化白内障摘除术+房角分离及小梁切除术治疗干预下,联合房角分离干预的观察组患者治疗效果及视力、眼压恢复情况对比联合小梁切除术的对照组均有明显提升,组间数据对比差异显著(P<0.05)。这一研究显示,实施超声乳化白内障摘除术+房角分离可有效发挥治疗效果,降低患者术后眼压,维持术后眼压平稳,促进患者病症的改善,提升其视力水平。分析可见,超声乳化术是一种摘除浑浊晶状体,促进前房加深,从而解除瞳孔阻滞的技术;小梁切除术则为控制性手术方案,主要通过房水流出形式的改变以达到控制眼压的效果。但小梁切除术有较高的操作要求,且术后易出现并发症;而房角分离术则能够在白内障摘除后通过人工晶状体的植入促进屈光间质恢复透明,提升巩膜房及葡萄膜排水功能,促进患者眼压及视力的恢复。
综上,在治疗急性闭角型青光眼并白内障中,采取超声乳化+房角分离干预效果确切,能够有助于改善患者视力及眼压,建议推广。
参考文献:
[1]黄超, 赵永, 王梅,等. 超声乳化联合房角分离术与小梁切除术治疗急性闭角型青光眼合并白内障[J]. 国际眼科杂志, 2019, 019(003):418-421.
[2]刘艳艳. 小切口白内障摘除用于治疗急性闭角型青光眼合并白内障患者的临床疗效[J]. 黑龙江医药, 2019, 032(003):664-666.
[3]王丽艳. 优质护理对急性闭角型青光眼合并白内障手术患者的影响分析[J]. 中国现代药物应用, 2019, 13(05):226-227.




