新生儿呼吸窘迫综合征在临床上属于产前产生时窒息患儿、糖尿病母亲患儿、足月剖宫产儿等较为常见的儿科疾病之一。该疾病是由于患儿肺表面活性物质不足,肺泡表面的张力降低,静脉血进入肺内,未经过氧气的交换回到心脏,导致患儿体内的血氧浓度下降,出现缺氧与严重呼吸障碍现象。其病理特征表现为肺透明膜,出现面部青紫、呼吸困难、吸气三凹征、呻吟等临床症状,严重者甚至会呼吸衰竭,死亡率达到65 %左右[1]。因此,采取科学、有效的治疗措施,对提高患儿的生存率和生活质量具有极其重要的意义。通常情况下,新生儿呼吸窘迫综合征属于自限性疾病,正常新生儿会在出生3天后,肺部组间发育完善,呼吸功能逐渐恢复正常,但是对于早产儿而言,则具有较高的死亡率[2]。目前,畸形通气为新生儿呼吸窘迫综合征的主要治疗方法,能够利用呼吸机建立肺泡和气道口压力差,并结合持续氧气干预治疗缓解患儿缺氧问题。由于机械通气可能诱发多种并发症,所以积极针对新生儿呼吸窘迫综合征患儿实施有效的护理干预措施具有十分重要的作用价值[3]。基于此,此次研究通过选取新生儿呼吸窘迫综合征患儿共计50例展开分析研究,研究时间介于2020年1月-2021年11月之间,分析了目标导向下精细化护理对患儿心率、血压及病情严重程度的影响,现报告如下:
1. 资料与方法
1.1基本资料
2020年1月-2021年11月,甄选50例新生儿呼吸窘迫综合征患者作为研究对象,采用随机数字表法分为对照组(n=25)和观察组(n=25)。其中对照组患儿男性、女性分别有13例、12例,胎龄介于27周到36岁之间、平均年龄(30.72±1.52)岁,出生体重介于0.92kg到2.52kg,出生质量均值为(1.54±0.20)kg;观察组患儿男性、女性分别有14例、11例,胎龄介于28周到38岁之间、平均年龄(30.66±1.21)岁,出生体重介于0.93kg到2.59kg,出生质量均值为(1.48±0.22)kg。两组患儿一般资料比较差异不明显(P>0.05),可以进行临床试验。
纳入标准:(1)所有家长均知情同意本研究;(2)均符合新生儿呼吸窘迫综合征诊断标准[4];(3)均接受呼吸机机械通气治疗。
排除标准:(1)中途退出研究者;(2)家长不同意参与本研究者;(3)并发严重感染;(4)败血症患儿;(5)并发其他脏器功能障碍疾病患儿。
1.2方法
将常规护理干预措施应用于对照组患者中,具体内容如下:维持病房处于干净整洁状态,定期通风换气,对患儿的血压、心率、意识、脉搏、呼吸等各项生命体征予以密切观察,旋蒸额呼气末正压通气,遵照医嘱用药,并按照实际需求实施叩背,从而促进痰液排出。针对需要吸痰的患儿,需保证动作轻柔,防止呼吸道黏膜受损,结合新生儿病情变化和血气分析有关指标对吸氧浓度予以调整。
观察组在常规护理基础上采用基于目标导向的精细化护理,具体方法如下:(1)组织建立精细化护理小组。小组成员包括1名主治医师、1名病区护士以及3名护士,要求护士具备丰富经验,且获得护师以上职称。小组共同确定护理问题并拟定护理目标,针对护理目标提出精细化护理措施。(2)实施护理措施。①预防气道感染。调配湿化液,通过呼吸机加温加湿装置实施气道湿化,湿度为60%,温度为36摄氏度。②维持呼吸道畅通。当患儿产生痰鸣音的情况下,利用叩击法或震颤法促进排痰,叩击法则结合不同位置持续进行1分钟的叩击,震颤法则以前胸、后背以及双侧腋下为顺序进行叩击,掌握适当力度,同时控制上下抖动,重复5个呼吸周期,1次震颤5分钟。③密闭式吸痰。于持续通气的情况下实施吸痰,吸痰管切忌超过气管插管末端0.5厘米,单次吸痰时间小于5秒,完成吸痰后吸入生理盐水对吸痰管予以冲洗。④监测体温。对于早产儿极易产生低体温的情况,所以要求护理人员每间隔4小时对患儿体温进行1次监测,同时在进行护理操作前保证双手足够温暖,避免自身体温过低而刺激患儿。⑤口腔护理。采用棉球、止血钳以及生理盐水实施口腔护理,完成冲洗后应用吸痰管于最低部位将冲洗液清除,防止吸入气管。⑥皮肤护理。 重点清洁脐周、腹股沟、眼睛、臀部等皮肤皱褶部位,维持皮肤处于干燥清洁状态。⑦并发症预防。对患儿的各项生命体征予以观察,若患儿出现三凹征、血气数据异常以及发绀症状时及时告知医生进行处理。⑧喂养。每小时采用母乳喂养1次,提供充足营养并对患儿消化功能予以刺激,增强患儿免疫力,促进患儿病情康复。
1.3判定标准
比较两组患者心率、血压以及病情严重程度改善情况。
病情严重程度采用小儿危重病病历评分表(PCIS)、简易新生儿紧急生理学评分Ⅱ( SNAP-Ⅱ) 进行评估,其中PCIS包括11个生理参数,比如钾离子浓度、肌酐、尿素氮、血红蛋白等,评分越低表示患儿病情越严重[5]。SNAP-Ⅱ包括6项指标,包括平均动脉压、血酸碱度、体温、平均动脉压、12小时尿量以及PaO2/吸入氧浓度,评分越高表示患儿病情越严重[6]。
1.4统计数据处理
本次研究所获得的所有相关数据处理分析,均采用SPSS22.0统计软件进行,符合正态分布,以“(x̄±s)”表示计量数据,以“t”检验差异,P<0.05,代表有意义。
2.结果
2.1比较心率水平改善情况
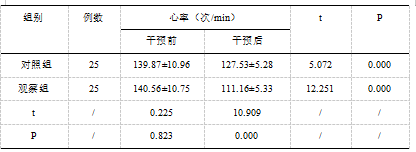 干预前两组患者心率对比(P>0.05);两组干预后心率降低,观察组低于对照组(P<0.05);见表1。
干预前两组患者心率对比(P>0.05);两组干预后心率降低,观察组低于对照组(P<0.05);见表1。
2.1:比较心率水平改善情况组间差异(±s)
2.2比较血压水平改善情况
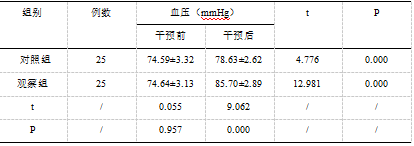 干预前两组患者血压对比(P>0.05);两组干预后血压升高,观察组高于对照组(P<0.05);见表2。
干预前两组患者血压对比(P>0.05);两组干预后血压升高,观察组高于对照组(P<0.05);见表2。
2.2:比较血压水平改善情况组间差异(x̄±s)
2.3比较病情严重程度指标改善情况
干预前两组患者小儿危重病病历评分表( PCIS) 、简易新生儿紧急生理学评分Ⅱ( SNAP-Ⅱ) 对比(P>0.05);两组干预后 PCIS评分升高,观察组高于对照组,观察组,两组干预SNAP-Ⅱ评分降低,观察组低于对照组(P<0.05)。见表3。
表3:比较病情严重程度指标改善情况组间差异(x̄±s)
 3.讨论
3.讨论
新生儿呼吸窘迫综合征主要是新生儿在出生后很短的时间内或者出生时由于肺泡功能发育不完全而导致的肺泡表面的活性物质缺失引起的疾病,该疾病主要见于早产儿,临床上主要表现为呼吸困难、呻吟和发绀等症状[7]。其主要发病原因是由于患儿肺泡上皮细胞发育不成熟,不能够生成足够的肺表面活性物质,而肺表面活性物质缺乏则会导致肺泡半径变小,使肺泡表面张力不断增加,最终发生肺泡逐渐萎缩,通气能力下降,且与灌注血流比例失调,出现低氧血症和二氧化碳聚集的情况[8]。
此次研究结果提示,两组干预后心率降低,观察组低于对照组;两组干预后血压升高,观察组高于对照组;两组干预后 PCIS评分升高,观察组高于对照组,观察组,两组干预SNAP-Ⅱ评分降低,观察组低于对照组。由此可知,新生儿呼吸窘迫综合征患者实施目标导向下精细化护理的临床效果突出,可改善患儿心率、血压及病情严重程度,可促进患儿病情康复,分析原因:目标导向下精细化护理通过针对患儿问题提出护理措施,从而以解决问题作为目标,实施精准细化的护理措施对患儿实施护理,可缓解病情,利于患儿病情康复[9]。与此同时,精细化护理可确保患儿治疗期间所处环境的温度和湿度处于舒适状态,预防早产儿体温过低,降低散热,避免低体温对患儿血压和心率产生的不良影响,护理过程中要求护理人员双手温度处于舒适状态,可规避手温对患儿体温产生影响,同时通过每间隔4小时进行1次监测,可及时发现异常及时处理,从而维持患儿血压和心率处于稳定状态[10]。此外,目标导向下精细化护理通过密切监测患儿皮肤状态,减少皮肤损伤与压力性损伤,缓解侵入性操作,分别对眼睛、口腔、臀部以及肚脐实施精细护理,可降低感染发生风险[11]。
综上所述:新生儿呼吸窘迫综合征患者实施目标导向下精细化护理的临床效果突出,可改善患儿心率、血压及病情严重程度,可促进患儿病情康复,建议临床广泛应用。
【参考文献】
[1]韩艳,周慧慧,周月,等.团队协作式零缺陷护理在新生儿呼吸窘迫综合征CPAP治疗期间的应用价值[J].中国优生与遗传杂志,2022,30(06):1069-1072.
[2]黄小满,李小平.优质护理干预在鼻塞式CPAP治疗新生儿呼吸窘迫综合征中的应用[J].临床医学工程,2022,29(06):861-862.
[3]鞠磊.优质护理在无创正压机械通气治疗新生儿呼吸窘迫综合征的应用[J].中国医药指南,2022,20(08):155-157+161.
[4]杨柳.危重症专职护理干预模式在新生儿呼吸窘迫综合征干预中的应用[J].数理医药学杂志,2021,34(12):1893-1894.
[5]蔡静.环抱式约束法护理干预对呼吸窘迫综合征气管插管新生儿的效果[J].医学理论与实践,2021,34(23):4185-4186.
[6]柴嘉,王艳.针对性护理在新生儿呼吸窘迫综合征治疗中的应用分析[J].山西医药杂志,2021,50(22):3207-3209.
[7]徐曼.精细化护理在新生儿呼吸窘迫综合征无创呼吸机辅助通气治疗中的应用价值[J].中国社区医师,2021,37(32):138-139.
[8]魏夺,李娜,姚晓梅.目标导向下精细化护理干预对新生儿呼吸窘迫综合征的影响[J].齐鲁护理杂志,2021,27(21):1-4.
[9]冯子娟,丁晓芳,苏丽丽,等.专职护理小组对新生儿呼吸窘迫综合征肺功能及康复水平的影响[J].河北医药,2021,43(19):3034-3037.
[10]胡金梅,王珍.预防性护理干预在新生儿呼吸窘迫综合征中的应用效果[J].中国医药导报,2021,18(26):181-184.
[11]刘灿萍,俞玲玲.双水平气道正压通气联合体位护理对新生儿呼吸窘迫综合征血气分析的影响[J].现代医学与健康研究电子杂志,2021,5(16):125-128.




