患者由于多种因素导致的脊柱损伤,会导致神经环路损伤引起逼尿肌反射亢进,最后出现了神经源性膀胱[1]。由于患者出现的脊髓损伤程度不同,形成的排尿功能障碍也会出现差别,膀胱排空出现障碍,或者出现了过度充盈,引起的黏膜充血或者水肿,机体的防御机制因此会受到损伤,会出现比较严重的病情状况,包括肾结石、肾积水、尿路感染[2]。在为患者实施治疗阶段,对于脊髓损伤神经源性膀胱疾病患者,需要优化实施的治疗方案,在有效治疗的基础上有合理恰当的护理措施,来优化患者的状态,促进患者膀胱功能恢复[3]。本文将探究综合护理措施的应用效果。
1 资料与方法
1.1 一般资料
实验时间:2021年11月--2023年5月,实验样本:84例脊髓损伤后神经源性膀胱患者,电脑随机法将患者分组处理,划分为实验组和对照组,将常规护理为对照组提供,综合康复护理为实验组提供。实验组:42例患者中包括男性24例、女性18例,年龄区间32-75岁,均值(52.69±10.16)岁,脊髓损伤致伤原因:刀刺伤10例、车祸21例、坠落伤11例;对照组:42例患者中包括男性23例、女性19例,年龄区间32-74岁,均值(52.78±10.03)岁,脊髓损伤致伤原因:刀刺伤9例、车祸22例、坠落伤11例。两组研究样本一般资料比较无显著差异(P>0.05)。
1.2 方法
对照组:为患者在临床诊疗期间实施常规护理,指导患者使用药物,促使患者健康饮食做好心理疏导。
实验组:综合康复护理为患者诊疗阶段实施。(1)开展膀胱排尿练习,首先是对患者的盆底肌训练,主要是在腹部以及臀部肌肉不能收缩的状态下,训练自主收缩尾骨和耻骨附近的肌肉,肌肉每次收缩要保持在10秒钟左右,每天开展指导训练三次[4]。还有开展的指压法,护理人员首先要将患者的双手拇指放置在髂嵴处,余下手指则放置于患者下腹部膀胱区域,通过手指对于患者的盆腔部位实现按压处理,加速尿液排出[5]。屏气法:在实施护理的过程中,需要指导患者处于坐立位的状态,指导患者要放松腹部,身体要保持前倾的状态,训练腹肌收缩,以此来提高盆底和膀胱的压力,也是能够促使患者排出尿液[6]。(2)在进行训练过程中,需要使用生物刺激反馈仪进行电生物刺激,在治疗阶段需要将治疗棒置入患者的直肠或者阴道内实现对于神经肌肉产生的电刺激,要设置电流强度,增强治疗效果[7]。(3)腹肌康复训练,主要是在患者卧床期间指导开展的训练方式,目的是提高腹部压力,进而降低残余尿量[8]。
1.3 观察指标
(1)脊髓损伤后神经源性膀胱患者膀胱功能,需要在护理前后测量患者排尿次数、残余尿量、膀胱容量、下尿路症候群评分,下尿路症候群评分应用LUTS评分量表(lower urinary tract symptoms)评估,评估量表内容包括排尿次数、量、功能性等,量表总分50分,评分越低实施护理优化患者膀胱功能效果越好;
(2)脊髓损伤后神经源性膀胱患者生活质量评分,健康调查简表(short form 36 questionnaire, SF-36)展开评定,具体包括总体健康、情感职能、生理职能、生理机能、社会功能、身体活力、身体疼痛以及精神健康8个方面,评分越高表明生活质量水平越好;
(3)脊髓损伤后神经源性膀胱患者对护理满意度,应用自制量表评估,总分100分,根据评分划分为非常满意、满意和不满意。
1.4 统计学方法
SPSS21.0数据处理,计量资料(x̄±s),t检验,计数资料(n,%),卡方检验,用P<0.05表示有意义。
2 结果
2.1脊髓损伤后神经源性膀胱患者膀胱功能
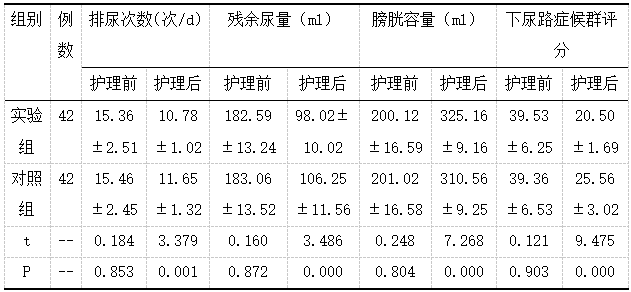
两组脊髓损伤后神经源性膀胱患者膀胱功能对比,护理前,膀胱功能各项评分没有显著差异,护理后,实验组排尿次数、残余尿量、下尿路症候群评分低于对照组,实验组膀胱容量比对照组多,P<0.05。
表1 脊髓损伤后神经源性膀胱患者膀胱功能(x̄±s)
2.2脊髓损伤后神经源性膀胱患者生活质量评分
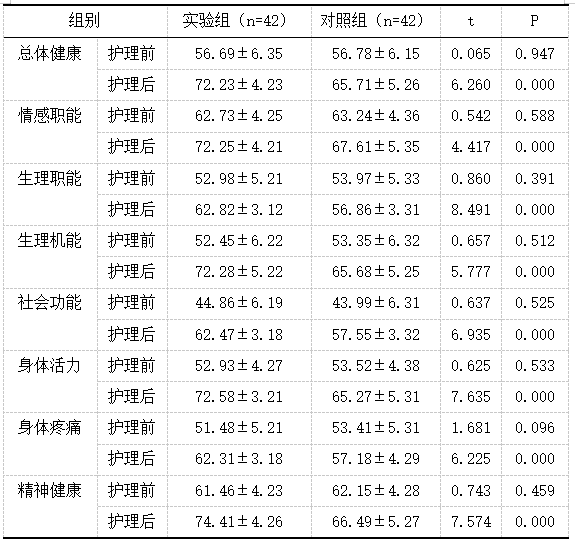
两组脊髓损伤后神经源性膀胱患者生活质量评分比较,护理前,没有显著差异,护理后,实验组均高于对照组,P<0.05。
表2 脊髓损伤后神经源性膀胱患者生活质量评分(x̄±s,分)
2.3脊髓损伤后神经源性膀胱患者对护理满意度
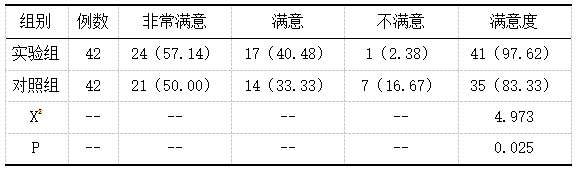
脊髓损伤后神经源性膀胱患者对护理满意度比较,实验组高于对照组,P<0.05。
表3 护理满意度 n(%)
3 讨论
在脊髓损伤后神经源性膀胱患者临床治疗期间,有效地实施相关的干预措施,能够改善患者的排尿功能性障碍,可以间歇性地开放导尿,避免膀胱过于充盈造成的膀胱壁损伤[9]。还可以定期充盈膀胱,有助于患者恢复自主排尿,能够有效地帮助患者恢复膀胱有规律地储存和排出尿液,控制膀胱内储尿量,避免膀胱处于高压的状态[10]。同时在为患者进行膀胱功能训练的过程中,还有助于锻炼膀胱括约肌的控制力,以及训练排尿反应意念性的训练,以改善膀胱憋尿肌以及膀胱括约肌的协同作用[11]。为患者在临床治疗期间实施的综合康复护理,是在常规护理干预的基础上进行的优化,以此来增加功能性电刺激联合生物反馈治疗,一定程度上在实施治疗过程中,功能性电刺激是通过对于腹部膀胱区进行的间歇式电流刺激,直接能够作用于患者的膀胱区域,以恢复中枢神经反馈抑制憋尿肌过度活动[12]。综合来看针对脊髓损伤,神经源性膀胱患者,临床诊疗期间接受开展的综合康复护理干预,在一定程度上通过综合性的干预性措施,调节括约肌和泌尿肌功能,让患者在临床诊疗阶段不需要放置导尿管,从而实现更好的排尿,减少残余尿量,进而实现在患者诊疗期间预防泌尿系统感染的目的。
两组脊髓损伤后神经源性膀胱患者膀胱功能对比,护理前,膀胱功能各项评分没有显著差异,护理后,实验组排尿次数、残余尿量、下尿路症候群评分低于对照组,实验组膀胱容量比对照组多,P<0.05;两组脊髓损伤后神经源性膀胱患者生活质量评分比较,护理前,没有显著差异,护理后,实验组均高于对照组,P<0.05;脊髓损伤后神经源性膀胱患者对护理满意度比较,实验组高于对照组,P<0.05。
综上所述,在临床脊髓损伤后神经源性膀胱患者诊疗期间,实施综合康复护理,能够改善膀胱功能障碍,改善患者对于临床实施护理满意度。
参考文献:
[1]肖玲.团体心理护理干预在脊髓损伤后神经源性膀胱患者康复中的临床护理效果观察及对患者心理健康影响分析[J].心理月刊,2019,14(13):80.
[2]任婷.网络化持续康复护理支持对脊髓损伤出现神经源性膀胱患者膀胱功能和生活质量的影响[J].当代护士(中旬刊),2022,29(12):106-109.
[3]于慧金,杨小霞,何涛等.功能训练联合任脉灸用于骶上脊髓损伤后神经源性膀胱的护理效果观察[J].基层中医药,2022,1(07):70-74.
[4]万玲飞,何明丽,廖星宇.膀胱尿压测评训练联合个体化康复护理对脊髓损伤后神经源性膀胱患者膀胱功能的影响[J].医疗装备,2022,35(09):167-169.
[5]张敏,赵玉国,孙树乾.自我清洁间歇导尿护理联合运动想象疗法对脊髓损伤后神经源性膀胱患者膀胱残余尿量及尿路感染的影响[J].武警后勤学院学报(医学版),2021,30(06):110-113.
[6]沈晓玲,余小平.基于清洁间歇导尿术的自我护理对脊髓损伤后神经源性膀胱患者的干预作用[J].湖北科技学院学报(医学版),2020,34(05):439-441.
[7]王美玲.基于清洁间歇导尿术的自我护理在脊髓损伤后神经源性膀胱患者中的应用效果分析[J].中西医结合心血管病杂志,2020,8(19):87+143.
[8]陈琳.早期集束化康复护理对脊髓损伤后神经源性膀胱患者膀胱功能、心理状态及生活质量的影响分析[J].黑龙江医学,2020,44(03):423-425.
[9]房健.早期集束化康复护理对脊髓损伤后神经源性膀胱患者膀胱功能、心理状态以及生活质量的影响研究[J].医学食疗与健康,2020,18(04):4+6.
[10]龙良春,黄丽衡,杨秋敏等.膀胱护理对宫颈癌术后神经源性膀胱患者的干预效果及对膀胱功能恢复的作用[J].中国肿瘤临床与康复,2018,25(09):1130-1133.
[11]杨红英,杨桂云,张媛媛.早期集束化康复护理对脊髓损伤后神经源性膀胱患者的护理效果观察[J].现代诊断与治疗,2019,30(18):3310-3312.
[12]徐丽茹,徐秀,邢丽娟等.基于清洁间歇导尿术的自我护理在脊髓损伤后神经源性膀胱患者中的应用[J].齐鲁护理杂志,2019,25(16):27-29.




