在妊娠期间,受胰岛素分泌不足、母体对葡萄糖利用增加、胰岛素抵抗增强等因素影响,孕妇出现糖耐量减退,血糖水平进行性升高,及妊娠糖尿病(GDM)。此类患者缺乏特异性症状,可通过糖化血红蛋白测定、口服葡萄糖耐量试验等检查检出[1]。针对GDM患者,临床将减少母婴并发症、维持母体血糖正常范围、降低围生儿死亡率为基本治疗原则,通过饮食管理、运动疗法、生活习惯转变等措施,能够有效控制血糖水平,消除患者不良生活方式,以此促进母婴健康、改善妊娠结局。精准化指导干预从患者性别、年龄、生活环境、生活习惯等个体差异出发,予以患者个体化照护和指导,寻找最适配的护理证据,以此改善患者临床结局[2]。现对其实际应用做出分析。
1.资料与方法
1.1 一般资料
选取GDM患者90例(2020年1月至2022年4月),随机将其分为对照组和观察组,各45例,两组一般资料差异较小,详见表1。纳入标准:(1)确诊GDM;(2)单胎妊娠,胎儿发育正常;(3)无语言功能、认知功能障碍;(4)未接受降糖药物或胰岛素治疗;(5)对本研究知情配合。排除标准:(1)合并奇谈妊娠期疾病;(2)重要脏器功能不全;(3)胎儿发育异常或先天性畸形;(4)多胎妊娠;(5)合并精神心理疾病;(6)存在肢体功能障碍,无法进行运动锻炼;(7)合并其他内分泌疾病或免疫疾病;(8)病历资料缺失。
表1 两组一般资料对比(n=45)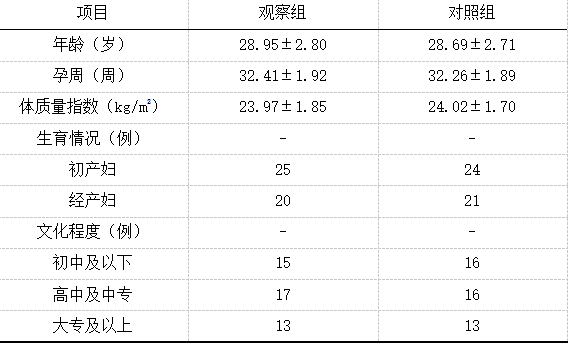 1.2 方法
1.2 方法
对照组:普及GDM知识,定期检查患者血糖、尿糖、尿酮体等指标,叮嘱患者定时孕检,注意日常血糖监测,告知患者孕期保健知识,介绍GDM饮食注意事项,鼓励患者坚持运动,纠正不良生活习惯,如熬夜、久坐久卧床等。
观察组:(1)详细了解患者背景资料,如年龄、孕周、孕产史、孕前体重等,通过访谈对话的形式,对患者疾病认知进行评价,有针对性地开展健康教育,可选择口头讲解、播放科普视频、发放健康手册等多种形式进行,宣教结束后,以提问的方式,评价患者知识掌握情况,要求患者复述宣教重点内容,并予以及时纠正和补充,改变患者错误认识,并注意安抚患者情绪;(2)强调饮食行为与血糖水平之间的相互作用,了解患者饮食习惯,结合患者身高、孕周、孕前体重、当前体重等指标,制定个体化饮食方案,控制每日热量摄取,按照孕前理想体质量每日 30 kcal·kg供给,叮嘱患者少量多餐,在3餐基础上可进行2次加餐,避免摄入高脂肪、高糖食物,如糖果、甜点、动物内脏、油炸食品等,可选择低升糖指数食物,如全谷类、海产品、豆制品等,可食用猕猴桃、柚子、樱桃、番茄、菠菜、芹菜等低糖、低淀粉新鲜水果蔬菜,保证营养摄入均衡;(3)强化病情监测,对患者及家属进行宣教,促使其掌握血糖仪、血压计正确使用方法,日常生活中,注意自我监测血糖,并对具体数据进行记录,鼓励患者控制孕期体重增长幅度,叮嘱患者注意测量体重,科学减肥[3];(4)指导患者合理运动,推荐简单、安全的锻炼方法,如散步、孕妇瑜伽等,根据患者个体情况,调整运动时间和强度,餐后30min进行运动,每周不少于5次,每次30min;(5)积极与患者家属沟通,强调家庭成员陪伴、监督的重要性,告知其GDM病因、危害、血糖控制方法等相关知识,提醒其督促患者进行血糖监测,严格遵循饮食、运动方案。(6)对患者进行电话随访,每2周1次,耐心解答患者疑惑,了解患者饮食、睡眠、运动及血糖控制情况,予以针对性指导建议,并予以患者肯定和鼓励,告知患者下次孕检或门诊复诊时间。
1.3 观察指标
(1)对两组血糖水平进行测定,采集患者空腹、餐后2h肘静脉血,常规离心处理后,采用终点法测定FPG(空腹血糖)、2hPG(餐后2h血糖)水平,正常参考值分别为3.9~6.1mmol/L、<7.8mmol/L,采用免疫比浊法,对HbAlc(糖化血红蛋白)水平进行测定,正常参考值为4%~6%;(2)对两组GDM认知情况进行评价,参照标准为自制问卷,内容涉及GDM基本病因、治疗方案、饮食方式、运动方式4个维度,各维度总分范围0~100分,与疾病认知水平成正比;(3)对两组心理状态进行调查,参照标准为SDS(抑郁自评量表)、SAS(焦虑自评量表),前者涉及忧郁、易倦、易哭、绝望、思考困难、食欲减退、睡眠障碍等条目,后者涉及惊恐、害怕、多汗、乏力、静坐不能、胃痛或消化不良、尿意频繁等条目,划界分分别为53分、50分,得分与抑郁、焦虑程度成正比[4];(4)随访至患者分娩,对早产、巨大儿、剖宫产、胎膜早破、羊水过多、胎儿窘迫等不良妊娠结局发生情况进行统计。
1.4 统计学方法
数据均用SPSS26.0统计学软件处理,计数资料以[n(%)]表示,采用X2检验;计量资料以(x̄±s)表示,采用t检验,P<0.05为差异有统计学意义。
2.结果
2.1 血糖水平
详见表2。
表2 两组干预前后血糖水平对比(x̄±s,n=45)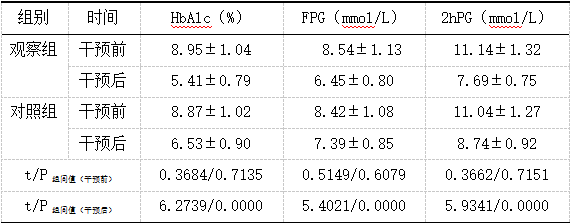 2.2 疾病认知评分
2.2 疾病认知评分
详见表3。
表3 两组疾病认知评分对比(x̄±s,n=45,分)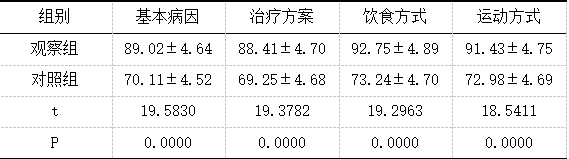 2.3 心理状态
2.3 心理状态
详见表4。
表4 两组干预前后SAS、SDS评分对比(x̄±s,n=45,分)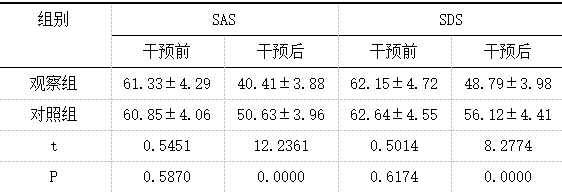 2.4 妊娠结局
2.4 妊娠结局
详见表5。
表5 两组妊娠结局对比[n(%),n=45]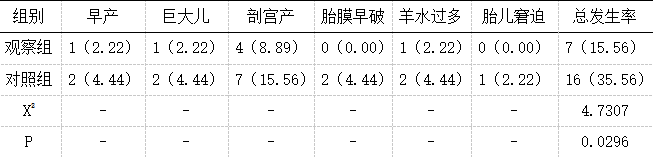 3.讨论
3.讨论
作为妊娠期特有疾病类型,GDM以血糖水平持续升高、糖代谢紊乱为典型特征,若血糖控制不佳,可能引发流产、早产、感染、羊水过多、巨大胎儿、胎儿呼吸窘迫等不良妊娠结局,部分患者还会进展为2型糖尿病。饮食管理、运动指导、GDM健康教育等,可协同发挥控制妊娠期体重增长、维持血糖水平正常、改善妊娠结局等作用,是GDM患者临床管理的关键所在。但在常规健康指导模式下,患者对疾病认识不足,未能充分认识疾病风险,使得患者健康行为依从率不佳,血糖控制率偏低,从而影响妊娠结局[5]。精准化指导干预模式从GDM患者个体差异出发,实施针对性干预,能够帮助患者深入了解GDM相关知识,纠正患者错误认知,指导患者采取更符合自身实际情况的饮食方案和运动方案,从而改善患者预后[6]。本研究中,观察组各维度疾病认知评分(基本病因、治疗方案、饮食方式、运动方式)均高于对照组,差异有统计学意义(P<0.05)。究其原因,全面了解患者背景资料,通过对话访谈、口头宣教、提问、发放健康手册等多种形式,开展精准化健康教育,能够减轻患者心理压力,强化其对GDM的认知,提升患者健康行为依从性[7]。本研究中,干预后观察组HbAlc、FPG、2hPG水平均低于对照组,观察组不良妊娠结局发生率低于对照组,差异有统计学意义(P<0.05)。从饮食、运动、体重控制着手,规范GDM患者饮食行为,鼓励优先选择低升糖指数食物,能够在保证患者孕期营养摄入的同时,控制总热量摄入,利于血糖水平的控制[8];引导患者选择安全、健康的运动方式,能够消耗身体多余热量,锻炼患者心肺功能,提高身体对血糖浓度变化的敏感性,减轻胰岛素抵抗,有助于GDM病情控制;针对GDM患者,鼓励其合理控制体重增长,能够维持患者血糖水平稳定,并起到提高自然分娩率、减少不良妊娠结局的作用[9]。本研究中,干预后观察组SAS、SDS评分低于对照组,差异有统计学意义(P<0.05)。在精准化健康指导干预的全过程中,注意观察患者情绪变化,予以患者心理疏导,并对患者家属进行GDM宣教,可提升家属参与度,使患者感受到来自家庭的关怀,帮助患者获得充足的家庭支持,利于患者不良情绪的改变,减轻其心理压力,积极配合精准化指导干预[10]。




