引言
2型糖尿病(type2diabetesmellitus,T2DM)是一种由遗传及环境等因素引起的以血糖升高为主要特点的慢性代谢性疾病。糖尿病发病与糖脂代谢异常、胰岛素功能障碍关系密切。有研究表明[1],超重或肥胖者在2型糖尿病患者中的比例高达 60%,此类患者胰岛素抵抗较明显,血糖达标难度更大。本案例选用中西医结合疗法,使患者在血糖达标的同时实现体重管控,具备多重临床获益,是糖尿病综合管理的良好选择。
临床资料
一、病史资料
1. 一般信息
陶某,女性,53岁,籍贯北京市,就诊日期: 2024年2月26日,发病节气:雨水后8天。
2. 病史
主诉:间断口干口渴2年,加重伴乏力1周。
现病史:患者2 年前出现口干口渴,未予重视。1年于朝阳医院住院期间明确“2型糖尿病”诊断并行胰岛素泵及利拉鲁肽降糖,出院后长期皮下注射利拉鲁肽,后未规律监测血糖。3月前,患者自觉口干自行服用盐酸二甲双胍片及阿卡波糖片后血糖控制仍欠佳。1周前患者自觉口干口渴加重伴乏力,今日患者自测空腹血糖14.2mmol/L,早餐后2h血糖26mmol/L,遂至西城区广外医院内分泌科就诊,门诊以“2型糖尿病伴血糖控制不佳”于2024年 2月26日收入院治疗。
刻下症:口干口渴,多饮,多尿,乏力,偶有双手麻木,视物模糊,大便可,睡眠一般,舌淡胖,有齿痕,苔白腻、脉弱。
既往史:平素健康状况一般,无传染病史,有慢性病史,高血压病史5年余,近1年血压稳定,未服药,高脂血症病史2年。随当地预防接种史。无手术史。无输血史。
个人史及过敏史:出生于北京。无地方病、传染病接触史,无吸烟饮酒史,无食物药物过敏史。
家族史:无。
二、辅助检查
2024年2月7日 临检检验报告:随机末梢血糖:22.4mmol/L,尿常规:白细胞1+,酮体(-)。糖化血红蛋白7.6%;血脂项:高密度脂蛋白0.72mmol/L(0.8-2),甘油三酯2.86mmol/L(0.4-1.7)。身高156cm,体重91kg,BMI37.4。腹部超声示:脂肪肝。余入院常规项未见异常。
三、中西医诊断与诊断依据
1.中医诊断
消渴病,脾虚湿困证。
中医诊断依据:患者中年女性,体型肥胖,平素嗜食肥甘,导致脾虚运化失司,脾不能为胃行其津液,则见口干口渴,口渴欲饮,则见多饮;脾气虚弱,则见乏力;脾气不足,气血生化不足,筋脉失养,故可见双手麻木及视物模糊;舌淡胖有齿痕、苔白腻、脉弱亦为脾虚湿困之象。
中医鉴别诊断:本病以“口干口渴、多饮”为特征,须与某些疾病因命门火衰、虚阳浮越而出现口渴欲引饮、小便频数、形体消瘦、面色黑加以区分。前者饮、食、尿均倍于常人;后者虽口渴而不多饮,甚至食欲不振。前者尿量多,且色浊有甜味,后者尿虽频,量未必多,且多见色清无甜味;前者多见舌红脉数,后者多见舌淡脉缓,可资鉴别。
2. 西医诊断
2型糖尿病。
西医诊断依据:患者,女,1年前曾于北京市朝阳医院经相关检查(具体数据不详)明确“2型糖尿病”诊断;既往由有利拉鲁肽、盐酸二甲双胍片及阿卡波糖片用药史;患者入院当天自测空腹血糖14.2mmol/L,早餐后2h血糖26mmol/L,入院后查糖化血红蛋白7.6%。
西医鉴别诊断:与1型糖尿病相鉴别。二者从发病年龄、临床表现、治疗方案与2型糖尿病均有不同。1型糖尿病多发生于青少年,而2型糖尿病一般成年发病。症状表现上,1型糖尿病多饮、多食、多尿、体重减轻症状明显,容易出现糖尿病酮症酸中毒的情况,2型糖尿病初期出现多饮、多食、多尿、体重减轻等症状可不明显,容易出现高渗性高血糖状态。
四、干预治疗
1. 西医治疗方案
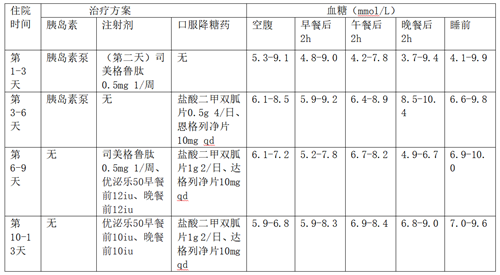
2. 中医治疗方案
2.1 中药汤剂内服
治法:健脾祛湿。
处方:二陈汤加减。
用药:半夏9g、陈皮12g、葛根30g、紫芝12g、g、茯苓15g、柴胡12g、白芍15g、枳实9g、黄芩6g、天花粉15g、地黄15g、玄参15g、红芪20g、芦根15g
、荷叶15g、生白术15g,共 7 付,每日 1 付,水煎服,早晚温服。
方义:方中陈皮、半夏、白术、荷叶健脾祛湿,葛根升清阳,清热滋阴;红芪、紫芝健脾益气;柴胡、白芍、枳壳疏肝理气;天花粉、地黄、玄参、芦根清热滋阴;全方共奏健脾祛湿、清热滋阴之功。
2.2 耳穴压丸外治
治法:健脾祛湿。
选穴:脾、胃、肺、肾。
操作要点:嘱患者取仰卧位或坐立位,操作者手部、患者耳部局部皮肤用75% 酒精棉球严格消毒后,确定位脾、胃、肺、肾位置,选用王不留行籽耳贴,对准选穴贴压,告知患者以轻刺激按压后感到酸、麻、微痛及热感为宜。每天5次,每次持续1~2 min,双耳2d交替1次进行。
选穴思路:近代医家张锡纯《医学衷中参西录》中提出“消渴一证,古有上中下之分,谓其证皆起于中焦而极于上下”,认为津液的生成与输布是多个脏器互相协调配合的结果,其中中焦“脾”起着重要作用,由于脾之运化功能失职所致上、下焦肺、肾水谷津液输布及利用过程中的不平衡和紊乱状 态导致消渴为病,故选取以上穴位。
3. 基础治疗:予阿托伐他汀钙片20mg qn调脂。
五、病情变化与转归
1.持续动态血糖监(GGM)报告单 2024-02-28--2024-03-05
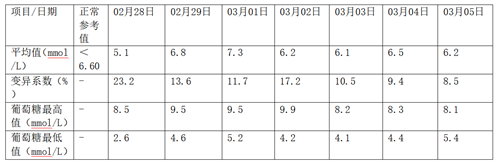
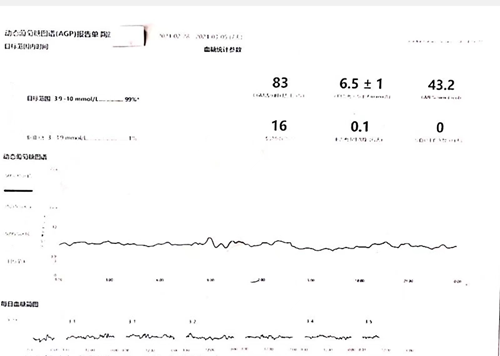
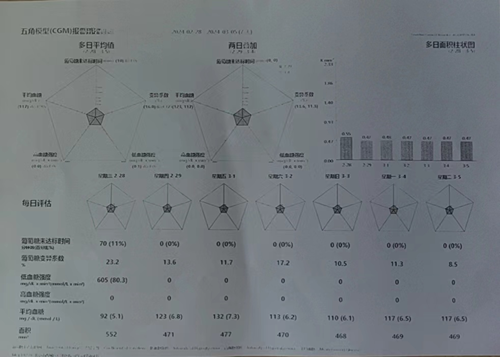
3. 出院当天测体重下降1.5kg,血糖达标且平稳,口干、乏力、肢体麻木不适症状较轻明显缓解。
讨论
该患者入院前已使用胰高糖素样 -1受体激动剂(glucagon‐like peptide‐1 receptor agonist, GLP-1RA)3月以上,血糖控制不理想(HbA1c ≥ 7.0%),且血糖波动较大,根据《2 型 糖 尿 病 短 期 胰 岛 素 强 化 治 疗 专 家 共 识 (2021 年版)》[2]入院后立即在CGM监测下予胰岛素泵强化治疗平稳降糖,通过胰岛素强化治疗可以改善内源性胰岛素分泌和外周组织对胰岛素的敏感性,尽快解除高糖毒性对胰岛细胞毒性,使患者的胰岛β细胞功能得到改善,为进而优化血糖方案提供基础。分析此患者自身特征,血糖控制欠佳同时还合并肥胖、高血压、高脂血症、脂肪肝等代谢综合征表现,肥胖加重胰岛素抵抗,不仅会加大血糖控制难度,且会协同其他代谢紊乱进一步加剧T2DM患者慢性并发症的发生发展,既往研究显示[3],T2DM合并肥胖患者每减重3%-5%,即可产生血糖、血压、脂代谢相关显著获益。通过以上分析,纠糖与减重为本例肥胖T2DM患者核心环节。作为GLP-1受体激动剂的司美格鲁肽通过激活胰高血糖素样肽-1受体,以葡萄糖依赖的方式刺激胰岛素分泌、降低胰高糖素分泌,不仅可以平稳降糖,且可作用于中枢神经系统,有效抑制食欲,延缓胃排空,减少能量摄入,进而起到减重与降脂效果,此外,司美格鲁肽同时具有改善胰岛β细胞功能,可以作为停用胰岛素泵强化治疗的良好过度。经3天胰岛素强化及皮下注射司美格鲁肽治疗,CGM数据显示葡萄糖变异系数显著下降,血糖数值曲线趋于平稳,加予口服盐酸二甲双胍片及sglt-2抑制剂降糖。盐酸二甲双胍片通过减少细胞对葡萄糖的吸收、减少胰岛素抵抗、降低胰岛β细胞的凋亡数量等机制实现保护胰岛β细胞、提高胰岛功能相关获益,sglt-2抑制剂通过降低机体循环中的胰高血糖素水平、抑制肝脏糖生成与输出、促进尿糖排泄、减少滤过葡萄糖的重吸收、增强周围组织对胰岛素抵抗的敏感性等机制实现控糖获益,故两类药物通过不同作用机制发挥协同作用。经强化治疗6天后,CGM数据显示葡萄糖变异系数持续下降,血糖数值曲线趋于平稳,结合院外长期降糖方案有效性、安全性、经济性、依从性考虑,停予胰岛素泵强化治疗,改予(优泌乐50)精蛋白锌重组赖脯胰岛素混合注射液(50R)早餐前、晚餐前皮下注射液补充基本胰岛素,根据血糖检测水平调整胰岛素及口服药物剂量,经13天住院治疗,患者血糖达标后出院。
该患者在本次治疗过程中注重中医疗法应用,中医认为消渴病因多因先天不足、饮食失节及劳逸失调等因素所致,病位主要涉及肝脾肾,基本病机为脾失健运、肾气不足及肝 失疏泄,本虚为脾。本例患者从痰湿论治,结合仝小林教授“态靶结合” 的理论基础,以中药内服及耳穴压丸外治相结合的中医疗法起到祛湿、健脾、和胃功效,改善痰浊中阻状态,可有效改善糖、脂代谢指标及体重控制。
本案采用中西医结合疗法,西医治疗方面配合降糖、调脂、减重等对症治疗为主,中医治疗则注重整体观念辨证施治,内服外用并举在,在改善全身症状等方面具有丰富经验。中西医结合疗法通过不同理论基础协同作用,临床疗效显著。
参考文献
[1]刘仁凡,吕丽婷.聚乙二醇洛塞那肽治疗肥胖型2型糖尿病患者轴状胃切除术患者的临床研究[J].临床医学与实践.2024,40(3):330—334.
[2]《2型糖尿病短期胰岛素强化治疗专家共识》编写委员会.2型糖尿病短期胰岛素强化治疗专家共识 (2021 年版 )[J].国际内分泌代谢杂志,2022,42(1):67-77.
[3]常伟涛,易珉坤.超重肥胖2型糖尿病患者的饮食依从性及其影响因素分析[J],临床医学研究与实践.2024,9(6):22—25.
