呼吸窘迫综合征(NRDS)属于早产患儿常见的并发症之一,严重会导致新生早产儿死亡[1]。呼吸支持是当前治疗呼吸窘迫综合征的首要方法,可影响患儿生存。所谓的新生儿呼吸窘迫综合征主要是指缺乏肺表面活性物质引起的呼吸窘迫症。患儿临床表现为呼吸困难[2],肺不张等,若不及时治疗,还会导致患儿死亡。研究表明,盐酸氨溴索可防治呼吸窘迫综合征,可提高患儿呼吸中枢吸气和每分通气量,能够增强呼吸中枢对CO2的敏感度[3],不仅如此,还会减少呼吸抑制,对肺功能恢复有作用。基于此,本文就对我院收治的62例呼吸窘迫综合征患儿进行研究,具体报告如下。
1 资料和方法
1.1 一般资料
对我院收治的62例呼吸窘迫综合征患儿进行研究,病例选取范围为:2020年3月-2021年9月,按照随机数字表法将患儿划分为2组,参照组(n=31)和实验组(n=31),参照组中患儿男16例,女15例,顺产出生18例,剖宫产13例,胎龄区间为29-34周,平均胎龄(31.52±1.32)周,出生体质量区间为1431-1958g,平均出生体质量(1646.85±132.48)g;观察组中患儿男15例,女16例,顺产出生19例,剖宫产12例,胎龄区间为28-34周,平均胎龄(31.47±1.56)周,出生体质量区间为1462-1979g,平均出生体质量(1631.84±128.36)g;比较两组一般资料,差异呈P>0.05,无统计学意义,具有可比性。
纳入标准:确诊为呼吸窘迫综合征;患儿家属知晓此次研究,签署知情同意书;临床资料完整者。
排除标准:存在遗传疾病者;神经系统发育障碍者;存在感染性疾病者;先天发育不正常者。
1.2 方法
两组患儿均基于心电监护,将患儿放置在保温箱中,设置呼气末正压范围在4-6cmH2O,控制流量范围为5L/min左右,氧浓度控制在0.3%-0.5%之间,将血氧饱和度控制在90%-94%之间。
参照组用枸橼酸咖啡因NCPAP治疗,采取静脉泵注的方式,负荷剂量为20mg/kg,12h后调整药物剂量,在5mg/kg。
实验组则用咖啡因和氨溴索NCPAP治疗,枸橼酸咖啡因用法与参照组一致,盐酸氨溴索采用静脉泵注的方式治疗,剂量为30mg/kg,注射时间在5min以上,每天4次,两组患儿连续治疗一周后观察临床效果。
1.3 评价指标及判定标准
比较两组的临床效果、血气指标以及住院时间和呼吸暂停频数,详细记录两组的并发症发生情况。临床效果按照显效、有效和无效表达,得出有效率。血气指标包括:动脉二氧化碳分压(PaCO2)、血氧饱和度(SaO2)、动脉氧分压(PaO2),并发症包括:鼻前庭损伤、腹胀、烦躁、二氧化碳潴留,得出并发症发生率。
1.4 统计学处理
此次研究的数据资料采取SPSS19.0统计学软件处理分析,护理有效率以及并发症发生率等计数资料用率(n%)表示,行卡方检验,计量资料用(均数±标准差)表达,采取t检验,若P<0.05,则表明具有统计学意义存在。
2 结果
2.1 两组临床效果比较
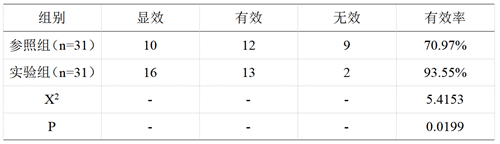
实验组临床有效率(93.55%)高于参照组(70.97%),差异有统计学意义(P<0.05)。详见表1.
表1 两组临床效果对比
2.2 两组血气指标比较
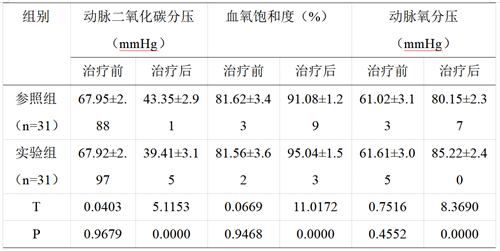
两组治疗前各项血气指标比较无差异(P>0.05),治疗后,两组PaCO2明显下降,且实验组低于参照组,而两组SaO2与PaO2明显上升,且实验组高于参照组,组间差异显著,存在统计学价值(P<0.05)。详见表2.
表2 两组血气指标对比分析
2.3 两组住院时间与呼吸暂停频数比较
实验组住院时间(17.72±2.64)天,呼吸暂停频数(3.31±0.52)次,参照组住院时间(21.64±2.29)天,呼吸暂停频数(5.03±0.88)次,经T检验,T=6.2451,7.3689.P<0.05,结果显示:实验组住院时间少于参照组,呼吸暂停频数少于参照组,组间差异有统计学意义。
2.4 两组并发症发生情况分析
实验组1例腹胀,1例烦躁,2例鼻前庭损伤,发生率为12.90%,参照组2例腹胀,3例烦躁,4例鼻前庭损伤,2例二氧化碳潴留,发生率为35.48%,经χ²检验,χ²=4.0653,P=0.0437,差异有统计学价值。
3 讨论
呼吸窘迫综合征是新生儿呼吸衰竭的主要原因,病理显示肺发育不成熟,进而出现呼吸困难等症状[4]。新生儿尤其是早产儿肺容量很小,肺泡很容易萎陷,患儿一般在出生后的3-6h内就会出现呼吸困难,呼气性呻吟等情况,严重还会出现肌张力低下、休克等情况[5]。
近几年,随着医学技术的不断发展,经鼻持续气道正压通气(NCPAP)治疗逐渐应用在了临床中,其属于非侵入性操作的治疗手段[6],能够有效辅助呼吸窘迫患儿通气,一定程度避免了气管插管对患儿造成的身体损害。不仅如此,还可以在呼吸同时提供持续的呼吸道正压,增加肺泡弥散面积[7],改善通气与血流的比例,促进气体交换,维持肺泡扩张的PS量减小。需要注意的是:在进行此项操作过程中,需要掌握适应症,若患儿出现呼吸急促和口唇青紫现象[8],及时应用NCPAP给氧,减少呼吸机的应用,减少院内感染。严密监测患儿的生命体征,观察氧疗器械的正常工作,注意湿化瓶内水温与液量,促进气道排痰。传统的氧疗方式给予鼻导管或头罩给氧[9],鼻导管给氧方式潮气量小,并不能进行争取的评估,而头罩给氧方式气流量要求较大,会使罩内二氧化碳重新吸入,效果也不显著。所以我们研究病采用经鼻持续气道正压通气(NCPAP)与氨溴索等联合治疗,取得了显著效果。正如上述研究表明:治疗后,两组PaCO2明显下降,且实验组低于参照组,而两组SaO2与PaO2明显上升,且实验组高于参照组,实验组住院时间(17.72±2.64 d)少于参照组,呼吸暂停频数(3.31±0.52 次)少于参照组,实验组临床有效率(93.55%)高于参照组(70.97%),实验组并发症发生率(12.90%)低于参照组(35.48%),分析原因是由于咖啡因其生物利用度高,安全性好,临床疗效确切。而氨溴索则则属于新型的粘液溶解剂,可以通过刺激肺泡上皮细胞内细胞器发育[10],减少中性粒细胞和巨形细胞氧化物的释放,对于改善氧和、通气有显著作用[11]。
综上所述,氨溴索与咖啡因NCPAP治疗呼吸窘迫综合征的疗效显著,可改善血气指标,促进患者恢复,值得推广应用。
【参考文献】
[1]刘荣,张龙,程亚利,屈菊梅.氨溴索联合咖啡因经鼻持续气道正压通气对治疗呼吸窘迫综合征患儿的临床效果观察[J].贵州医药,2022,46(06):926-927.
[2]王军芳.鼻塞持续气道正压通气联合氨溴索治疗新生儿呼吸窘迫综合征的临床观察[J].临床医学,2022,42(06):62-64.
[3]于乔,朱苏月,蒋亚洲,闫京京,乔继冰.经鼻双水平气道正压通气联合氨溴索治疗新生儿呼吸窘迫综合征的临床效果[J].临床合理用药杂志,2022,15(01):31-33+37.
[4]薛文静.持续正压通气联合氨溴索对新生儿呼吸窘迫综合征的临床疗效分析[J].吉林医学,2021,42(12):3006-3007.
[5]钱磊.经鼻持续气道正压通气联合氨溴索对NRDS患儿氧合指标及NCPAP参数的影响[J].当代医学,2021,27(32):88-90.
[6]王树辉.持续正压通气呼吸机联合氨溴索对新生儿呼吸窘迫综合征的临床疗效[J].中国社区医师,2021,37(27):71-72.
[7]Xiang J, Wang P. Efficacy of pulmonary surfactant combined with high-dose ambroxol hydrochloride in the treatment of neonatal respiratory distress syndrome. Exp Ther Med. 2019 Jul;18(1):654-658.
[8]崔豫贵,周龙威,秦佳.持续正压通气疗法联合氨溴索治疗急性呼吸窘迫综合征的效果评价[J].当代医药论丛,2019,17(21):35-36.
[9]张志华,敖桢桢.不同正压通气方式在早产儿呼吸窘迫综合征撤机后的应用比较[J].中国卫生标准管理,2019,10(07):57-60.
[10]周俊华.新生儿呼吸窘迫综合征采用持续正压通气呼吸机联合氨溴索治疗临床疗效分析[J].山西医药杂志,2018,47(10):1162-1163.
[11]李建梁,柯小莲,陈东昀.持续气道正压通气联合氨溴索治疗新生儿呼吸窘迫综合征的疗效分析[J].实用临床医药杂志,2020,24(14):76-78.





