痴呆症是继癌症和心脑血管疾病之后最严重的健康问题,伴随着寿命的延长,老年认知障碍类疾病的发生风险与日增加,如何遏制痴呆的快速增长是当前公共卫生领域亟待解决的重大科学问题[1]。目前临床上无明确可治愈或延缓痴呆进程的药物[2],因此痴呆的防控重点已经从药物干预转变为针对痴呆风险因素的非药物干预[3]。流行病学研究发现,控制多个可修正的危险因素(高血压、糖尿病、脑血管疾病、缺乏运动和抑郁等)据估计可减少40%痴呆症病例[4]。社会经济地位(socioeconomic status,SES)与特定神经认知表现相关:生命早期SES会影响儿童的大脑结构和认知能力[5],且可通过认知行为模式和认知储备影响晚年认知衰退的轨迹[6]。有学者提出,大脑认知衰退是一生中事件和过程累积,最终影响晚年认知功能的轨迹[7]。因此评估个体SES并调查不同SES个体痴呆的相关危险因素对防控认知障碍,实现健康老年化有重要意义。
1对象与方法
1.1 研究对象
湖北老年记忆队列是一项基于社区的前瞻性动态队列研究[8],该研究抽样调查了多个城市和农村社区老年人。人群纳入标准:年龄≥65岁、生活在抽样社区、医疗机构有电子健康档案。排除标准:长期卧床、严重的精神疾病和影响生命的疾病、严重视力和听力障碍。研究已获得伦理委员会的批准,且参与者均提供了书面知情同意书。
1.2 研究方法
1.2.1社会经济地位
本研究用参与者早年正规教育年限、中年职业声望评分[9]和晚年可支配收入计算了综合社会经济地位(socioeconomic status,SES),并使用了R包SAS中潜类分析程序将SES分为高、中和低三个潜在类别。
1.2.2相关因素调查
相关因素包括社会人口学因素(性别、年龄、居住地和婚姻状况);生活习惯(吸烟、饮酒、体育活动和智力休闲活动);慢性疾病(高血压、糖尿病、高血脂、冠心病、脑血管病、失眠、抑郁、嗅觉障碍和听觉障碍)。其中高血压、糖尿病、高血脂、冠心病、脑血管病均为参与者自我报告的经过二级及以上医疗单位确诊的疾病。失眠和抑郁分别采用匹兹堡睡眠量表(Pittsburgh sleep quality index,PSQI)[10]和老年抑郁量表(geriatric depression scale,GDS-15)[11]根据近两周的表现判定。
1.2.3 痴呆评估
经过严格培训和考核的研究人员使用中国版简易精神状态量表(Mini-mental State Examination, MMSE)和蒙特利尔认知评估量表基础版(Montreal Cognitive Assessment-Base,MoCA-B)来评估总体认知能力。MMSE内容包括定向力、记忆力、 注意力、计算力及语言能力等多个认知域,共30分。文盲组≤17分,小学组≤20分,中学及以上组≤24分判定为MMSE评分下降。MoCA-B内容包括注意力、执行功能、记忆、语言、视空间、抽象思维、计算和定向力等8个认知领域,总分30分。文盲及小学组<19;中学组<22;大学及以上组<24判定为MoCA-B评分下降。日常生活能力评定量表(Activity of Daily Living,ADL)是指一个人为了满足日常生活的需要每天所进行的必要活动,包括进食、洗漱、如厕、穿衣等基本生活自理能力,以及做饭、家务、乘坐交通工具等工具性日常生活能力共20个条目,每个条目1~4分,总分20~80分,得分越高,日常生活能力越差。<75岁组,ADL≤23;≥75岁组,ADL≤25判定为日常生活能力受损。根据 Petersen RC和《2018 年中国痴呆和认知障碍诊断与治疗指南》[12]制定的标准进行痴呆的判定,判定标准为:MMSE下降,MoCA-B下降且ADL损害。
1.2.4统计分析
采用SPSS Statistics 26.0和 R version 4.3.2进行分析。分类变量以 n (%) 表示,连续变量在正态分布时以()表示;组间比较采用方差分析和卡方检验;多因素逻辑回归分析总人群及不同社会经济地位人群患痴呆的相关因素。以 p<0.05(双尾)为显著性标准。
2 结果
2.1不同社会经济地位人群特征比较
本研究共纳入10 302名合格参与者,平均年龄(72.31±6.05)岁、平均受教育(7.67±5.17)年、女性5 645 名(54.8%)、≥80岁老年人1 451名(14.1%)、低SES1 987人(19.6%)、痴呆726人(7.1%)。低社会经济地位更有可能是女性、居住在农村、无配偶、无关系密切的好友、邻居关系较差、吸烟、饮酒、较少体育锻炼、较少智力休闲活动、患冠心病、脑血管病、失眠、嗅觉障碍、听觉障碍、患痴呆的老年人(P<0.05),见表1。
表1 不同SES组人群特征的比较
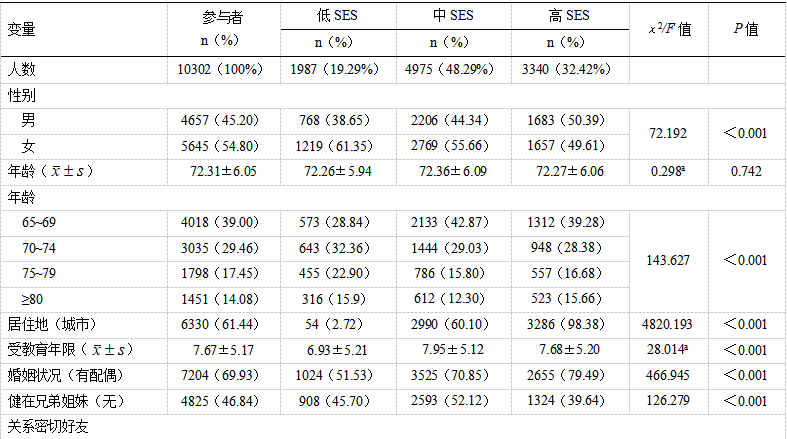
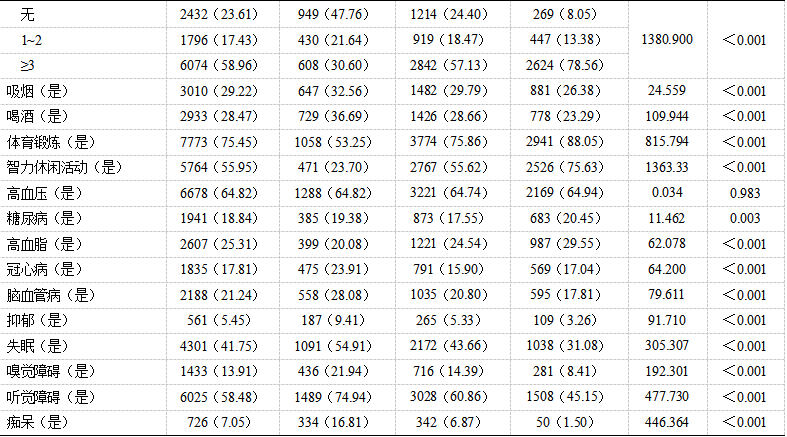
注:SES,社会经济地位;a为F值。
2.2 参与者社会经济地位与痴呆的关联
多因素逻辑回归调整了社会人口学、社交、生活习惯及所患疾病后结果显示:与高SES人群相比,中、低SES人群患痴呆的风险增加,分别为:OR=3.018(95%CI:2.152~4.231,P<0.001)和OR=4.244(95%CI:2.869~6.279,P<0.001),见表2。
表2 人群社会经济地位与痴呆关联性的多因素逻辑回归分析*
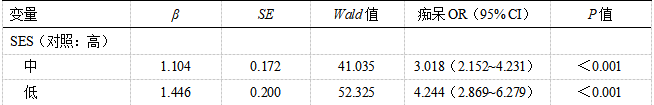
注:SES,社会经济地位;*回归模型中调整了性别、年龄、居住地、婚姻状况、健在兄弟姐妹、关系密切的好友数量、吸烟、饮酒、体育活动、智力休闲活动、高血压、糖尿病、高血脂、冠心病、脑血管病、失眠、抑郁、嗅觉障碍和听觉障碍。
2.3不同社会经济地位人群患痴呆的相关危险因素分析
分析结果显示:高龄增加了全人群患痴呆的风险,其中≥80岁人群,低(OR=8.753, 95%CI: 5.535~13.840),中(OR=7.868, 95%CI: 5.478~11.301)和高(OR=8.754, 95%CI: 3.156~24.279)SES组患痴呆风险显著增加。智力休闲活动降低了全人群患痴呆的风险,分别为:低SES(OR=0.465, 95%CI: 0.309~0.699),中SES(OR=0.439, 95%CI: 0.331~0.581)和高SES(OR=0.423, 95%CI: 0.230~0.778)。此外,低SES组,饮酒、患脑血管疾病、抑郁和嗅觉障碍增加了痴呆患病率,≥3关系密切好友、体育锻炼和患高血脂降低了痴呆的患病率;中SES组,无配偶、无健在的兄弟姐妹、饮酒和抑郁增加了痴呆患病风险,≥3关系密切好友、体育锻炼和高血脂降低了痴呆的患病风险;高SES组,患抑郁和听力障碍增加痴呆的患病风险,≥3关系密切好友和体育锻炼降低了痴呆的患病率(P<0.05),表3。
表3 不同SES组人群患痴呆相关因素的逻辑回归分析

3 讨论
本调查以社区65岁及以上居民为研究对象,用教育、职业声望和收入定义了个体的综合社会经济地位(SES)。分析显示,总人群全因痴呆的患病率分别为7.05%,不同SES人群患病率差异很大,低、中和高SES人群患痴呆分别为:16.81%、6.87%和1.50%。这一结果表明,人群患认知障碍类疾病有巨大的社会经济地位的不平等。这和近期利用大型人群队列数据库进行的分析结果相似[13,14]。
目前,如何评价个体的SES仍存在争议,但SES在残疾、疾病和死亡方面的决定作用被越来越多的研究揭示。研究用中国前瞻性城乡流行病学(PURE)数据分析发现,死亡率和心血管疾病预后方面存在显著SES的不平等[15]。SES与认知障碍的密切关联被越来越多的研究证实:以家庭收入(HHI)作为SES研究发现,高SES与高认知功能水平关联;社区优势定义SES发现,高SES与较低的痴呆风险相关[16];Li R用家庭收入、教育和就业定义SES发现,低SES人群早发性痴呆为4.40倍,晚发性痴呆为1.90倍。有学者提出,社会经济地位是认知储备的替代指标,且与认知障碍存在因果关联。
我们分析了包括SES在内涉及社会人口学、社交、生活习惯和疾病在内的共21个相关因素与痴呆的关联。结果显示,老年人痴呆患病风险有显著的SES差异,高龄是共同的风险因素,智力休闲活动是共同的保护因素,此外低SES人群脑血管病、抑郁和嗅觉障碍,高SES人群抑郁和听力障碍均增加了痴呆患病风险。因此痴呆不仅与SES和高龄有关也与社会孤立、生活习惯和所患疾病有关联。针对不同SES人群采取不同的认知促进和干预措施是紧迫且必要的。由于样本仅来自湖北省因此代表性有限;研究为横断面调查,不能推断自变量和因变量的因果关联。因此更明确结论还需要全国更广泛的调查和更长时间的跟踪随访,这将为中国老年化进程中认知障碍类疾病的防控和健康老年化提供依据。
参考文献
[1] Dubois B, Bombois S, Villain N, et al. Toward a preventive management Alzheimer’s disease[J]. Bulletin de l’Académie Nationale de Médecine, 2020, 204(6): 583-588.
[2] Ngandu T, Lehtisalo J, Solomon A, et al. A 2 year multidomain intervention of diet, exercise, cognitive training, and vascular risk monitoring versus control to prevent cognitive decline in at-risk elderly people (FINGER): a randomised controlled trial[J]. The Lancet, 2015, 385(9984): 2255-2263.
[3] Cummings J, Lee G, Ritter A, et al. Alzheimer’s disease drug development pipeline: 2018[J]. Alzheimer’s & Dementia: Translational Research & Clinical Interventions, 2018, 4(1): 195-214.
[4] Livingston G, Huntley J, Liu YK, et al. Dementia prevention, intervention, and care[J]. 2017, 390(10113): 2673-2734.
[5] Rakesh D, Zalesky A, Whittle S. Assessment of Parent Income and Education, Neighborhood Disadvantage, and Child Brain Structure[J]. JAMA Network Open, 2022, 5(8): e2226208.
[6] Franz CE, Hatton SN, Lyons MJ, et al. Young adult cognitive ability moderates effects of lifestyle behaviors on brain aging in late midlife: A longitudinal study of cognitive reserve: Epidemiology / Risk and protective factors in MCI and dementia[J]. Alzheimer’s Dementia, 2020;16(S10):e046011.
[7] Hilal S, Brayne C. Epidemiologic Trends, Social Determinants, and Brain Health: The Role of Life Course Inequalities[J]. Stroke, 2022, 53(2): 437-443.
[8] Li L, Cheng GR, Liu D, et al. The Hubei Memory and Aging Cohort Study: Study Design, Baseline Characteristics, and Prevalence of Cognitive Impairments[J]. Journal of Alzheimer’s Disease, 2022, 85(2): 561-571.
[9] Li CL. Prestige Stratification in the Contemporary China: Occupational prestige measures and socioeconomic index[J]. Sociological Studies, 2005, 20(2): 74-102.
[10] 纪勇, 李延峰. 认知障碍患者全程照护与管理: 卷 3[M]. 2023.
[11] 袁刚, 赵晋, 郑冬, 等. 抑郁自评量表和贝克抑郁量表区分抑郁症严重程度的准确度[J]. 神经疾病与精神卫生, 21(12): 868-873.
[12] China Dementia and Cognitive Impairment Diagnosis and Treatment Guidelines Writing Group, Cognitive Disorders Professional Committee of neurologists branch of The Chinese Medical Doctor Association. 2018 Chinese guidelines for the diagnosis and treatment of dementia and cognitive impairment( V ) : diagnosis and treatment of mild cognitive impairment[J]. Natl Med J China, 98(17): 1294-1301.
[13] Tawfik AA, Adly NN, Hamza SA, et al. Pattern of Cognitive Impairment Among Community Dwelling Elderly in Egypt and Its Relation to Socioeconomic Status[J]. J Egypt Public Health Assoc, 2023, 99(1): 4.
[14] Heger I, Van Boxtel M, Deckers K, et al. Socioeconomic position, modifiable dementia risk and cognitive decline: results of 12-year Maastricht Aging Study[J]. International Psychogeriatrics, 2024, 36(7): 574-586.
[15] Zhu Y, Wang Y, Shrikant B, et al. Socioeconomic disparity in mortality and the burden of cardiovascular disease: analysis of the Prospective Urban Rural Epidemiology (PURE)-China cohort study[J]. Lancet Public Health, 2023, 8(12): e968-e977.
[16] Pase MP, Rowsthorn E, Cavuoto MG, et al. Association of Neighborhood-Level Socioeconomic Measures With Cognition and Dementia Risk in Australian Adults[J]. JAMA Network Open, 2022, 5(3): e224071.
