妊娠期糖尿病是剖宫产率增高的一个原因。但对于那些没有剖宫产指证的妊娠期糖尿病孕妇,仍然倾向于剖宫产结束妊娠。除了担心胎儿对缺氧的耐受性差,另一个重要的原因就是产痛。良好镇痛分娩能够有效缓解产妇的分娩的疼痛,降低剖宫产率。现对在我院分娩的GDM患者阴道分娩相关资料总结如下。
1资料与方法
1.1一般资料
回顾性分析2018.1-2020.7在我院检查确诊为妊娠期糖尿病孕妇,无阴道分娩禁忌证,住院进行阴道试产的单胎头位足月初产妇共47例。其中Ⅰ组(14例)行无痛分娩,Ⅱ组(33例)未采用镇痛而进行自然分娩。Ⅰ组年龄25-32岁,孕周38-39+3周;Ⅱ组24-33岁,孕周38-39+3周。2组产妇的年龄、孕龄比较差异均无统计学意义(P>0.05)。
1.2麻醉方法
镇痛组产妇宫口开至3cm后,开通静脉通路,取L1,2,或L3,4间隙行硬膜外穿刺。穿刺完成后硬外导管回抽无血、无脑脊液,向硬膜外腔内注入1%盐酸利多卡因4ml试验剂量,给药后3-5min观察血压、心率、患者神智等,排除全脊麻等并发症,并检测麻醉平面。继续追加0.15%盐酸罗呱卡因10ml,疼痛减退平面控制在T10左右。将0.12%盐酸罗呱卡因和2μg/ml芬太尼混合液50m1注入微量泵中,微量泵设定为间隔20min或25min,单次推注2ml,不设背景剂量。嘱产妇疼痛难忍时,手控输入药液。宫口开全后,停止注药;胎盘娩出后,会阴缝合前可注药1次。分娩完成后,即可拔除硬膜外导管。对照组不行分娩镇痛。
1.3观察指标
疼痛指标采用视觉模拟镇痛评分法,以产妇评价程度为主进行分级。Ⅰ级:无痛或稍不适;Ⅱ级:轻度疼痛但可忍耐;Ⅲ级:疼痛难忍合作欠佳,出汗伴肢冷;Ⅳ级:中度疼痛,不能忍受,叫嚷不安,出冷汗,肢冷。表现Ⅰ、Ⅱ级为有效。Ⅲ、Ⅳ级为无效。记录产妇恶心、呕吐、皮肤搔痒等不良反应。记录两组疼痛效果的差异;阴道分娩成功率,第一产程活跃期时间、第二、三产程时间,产程中使用催产素干预的情况.声后出血发生率:新生儿Apgar评分,新生儿低血糖发生率。
1.4统计学处理
计量资料采用秩和检验、x2检验和四格表确切概率法,计数资料采用t检验,结果以P<0.O5为差异有统计学意义。
2结果
2.1两组镇痛效果比较
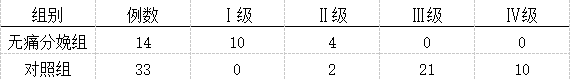
无痛分娩组孕妇的疼痛均在Ⅱ级以上,对照组只有2例为Ⅱ级,其余为Ⅲ嘟以上,无痛分娩组治疗效果优于对照组(U=5.000,P<0.O5),见表1。两组均有1例呕吐,镇痛组有1例出现皮肤轻微搔痒,未做特殊处理,自愈。
表1镇痛效果比较
2.2两组产程时间、产程干预的比较
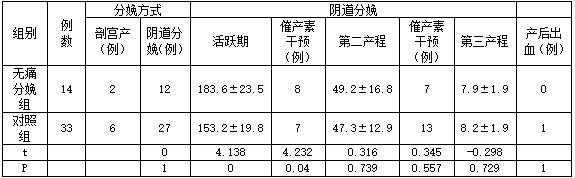
在成功阴道分娩的孕妇中,分娩镇痛延长了活跃期的时间,增加催产素干预的比例(P<0.O5)。两组在阴道分娩率,第二、三产程时间,产后出血的发生率的差异没有统计学意义(P>0.O5),见表2。
表2 产程时间、产程干预对比
2.3新生儿情况、产后出血比较
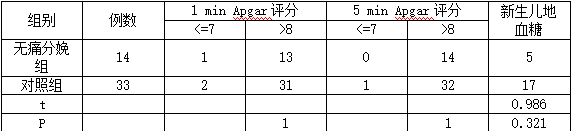
两组新生儿阿氏评分的差别没有统计学意义(P>0.O5)。新生儿低血糖发生率没有差别(P>0.05)。见表3。
表3 新生儿情况、产后出血对比
3讨论
分娩过程中剧烈的疼痛在第一产程中主要是由于强烈的子宫收缩及子宫下段和宫颈扩张引起的内脏疼痛,第二产程中的疼痛是胎头对盆腔组织压迫及骨盆会阴扩张所导致。产痛可导致母体过度换气,对产妇心血管、内分泌、心理等均有不利影响,也可能导致宫缩乏力和不协调子宫收缩发生率增加。正常胎儿对于母体在分娩期的这些变化是可以耐受,但如果胎儿本身处于高危状态,围产儿发病率将会增加。相关的资料都表明妊娠期糖尿病的胎儿对缺氧的耐受性较差,分娩过程中不可避免的产痛可能造成代谢的紊乱,会给妊娠期糖尿病的胎儿带来不良影响。研究者认为基于疾病特点的考虑,接近临产的妊娠期糖尿病孕妇,不管使用哪种分娩方式,对于分娩中麻醉应该尽早进行考虑。临产过程中可以使用分娩镇痛,在产程中,有效的减低疼痛可以有效的提高母体的呼吸功能,降低交感神经倡导的心血管不良反应。降低疼痛刺激对孕妇的影响,从而减轻代谢紊乱的发生及对胎儿的不良影响。
尽管妊娠期糖尿病提高了剖宫产率,本资料数据表明,分娩中所使用的无痛分娩并不提高剖宫产率。硬膜外麻醉可以有效地缓解阴道分娩过程的产痛,虽然其延长了活跃期的时间和增加催产素干预的机会,但并没有对新生儿造成不良影响,也未增加产后出血的发生率。良好镇痛分娩能够有效缓解产妇的分娩的疼痛,使产妇在产程中能安静休息,保持体力,缓解产妇精神紧张程度,以利于产程进展,是提高妊娠期糖尿病孕妇阴道试产比例的好方法。在阴道分娩过程中需要注意的问题是控制血糖水平,注意胎心率,阴道分娩者应在12h内结束分娩。巨大儿、胎盘功能不良、糖尿病病情重、胎位异常或其他产科指征者均应以剖宫产结束分娩。
