近年来,随着女性社会参与程度不断提高,其所承担的工作生活压力也是明显增长,作息紊乱、压力骤升,加之环境和饮食的剧烈改变,女性恶性肿瘤的发病率增长迅速,其中盆腔恶性肿瘤更是其中的重灾区[1]。女性甲状腺、乳腺以及盆腔生殖器均受下丘脑、垂体分泌的激素所调节,研究表明现代社会的各种压力是女性盆腔恶性肿瘤发病率不断升高的主要原因,激素的调控与压力具有密切关系[2]。女性盆腔恶性肿瘤往往就是发生于女性生殖器官的恶性肿瘤,包括卵巢、输卵管、子宫、宫颈、阴道等各个部位,严重影响患者生活质量,还会威胁生命安全[3]。采用影像学方法非侵入性的对其进行早期诊断是非常重要且必要的,近年来影像学检查方法不断更新,而其中CT和MRI对女性盆腔恶性肿瘤的诊断效果尚缺乏充分研究[4]。故本研究选取2015年1月~2020年1月于我院就诊的经病理诊断确定为盆腔恶性肿瘤的患者90例,将二者对此90例患者的诊断效果进行比较分析,为临床选取最佳的诊断方案提供依据,现汇报如下:
1资料与方法
1.1一般资料
选取2015年1月~2020年1月于我院就诊的盆腔恶性肿瘤女性患者,纳入及排除标准:(1)既往体健,无其他盆腔脏器病变;(2)就诊时为首次怀疑肿瘤,此次就诊前无肿瘤病史;(3)病理诊断为原发性盆腔恶性肿瘤,病历资料完整;(4)排除妊娠期患者;(5)排除精神障碍等无法配合CT、MRI检查者。经筛查选取出盆腔恶性肿瘤女性患者90例,均为最终病理确诊为盆腔恶性肿瘤的患者,患者年龄32~73岁,平均年龄(53.4±6.3)岁;就诊时有74例患者伴有不同程度的腹痛、阴道不规则出血等症状,有16例患者无明显症状,为体检发现盆腔异常。所有患者或家属均对本研究知情并同意,上报伦理委员会批准后方进行研究。
1.2方法
本研究为回顾性研究,选取已病理确诊为盆腔恶性肿瘤的且就诊时均拍摄了CT及MRI检查的患者,根据纳入及排除标准,筛选出90例患者,将其CT、MRI影像与另200例普通人员的检查影像混合,由同1名影像医师对其进行诊断,诊断完成后与病历资料进行对比,比较CT、MRI的诊断效果。
1.3统计学处理
应用SPSS 22.0进行数据处理,对CT、MRI两种方法检查患者的病变的检出结果比较应用X2检验进行,结果采用n(%)进行记录,P<0.05为差异具有统计学意义。
2结果
2.1 各类型恶性肿瘤检出率
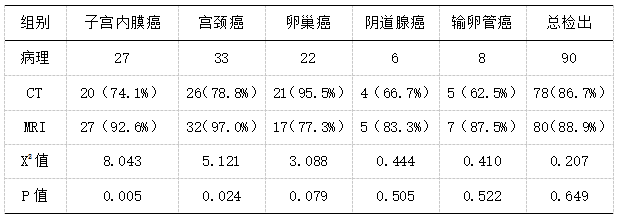
90例盆腔恶性肿瘤患者中CT检出78例,MRI检出80例(X2=0.207,P>0.05);其中子宫内膜癌27例,宫颈癌33例,卵巢癌22例,阴道腺癌6例,输卵管癌8例,CT与MRI检出及统计学指标见表1。
表1 CT、MRI盆腔恶性肿瘤检出统计表 n(%)
2.2 恶性肿瘤病理特点检出率
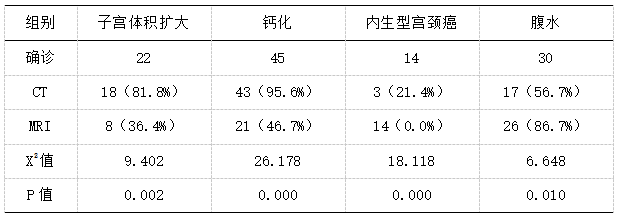
CT检出子宫体积扩大18例,MRI检出8例;CT检出钙化43例,MRI检出21例;CT检出内生型宫颈癌3例,MRI检出14例;CT检出腹水17例,MRI检出26例,详见表2。
表2 CT、MRI恶性肿瘤病理特点检出统计表 n(%)
3讨论
女性盆腔好发肿瘤,其中恶性肿瘤的发病率近些年也是不断攀升,盆腔恶性肿瘤多会形成包块,但也有些肿瘤在器官组织的表面生长,病变范围较小或凸出组织表面不明显,影像学上较难诊断[5-6]。盆腔可分为腹膜外部分与腹膜包绕部分,盆腔中有小肠、大肠、膀胱以及子宫、卵巢等多器官分布,器官之间较为紧密,许多较小的盆腔原发性肿瘤难以发现,且恶性肿瘤早期一般不存在明显症状,发现时病变时间已经较长,影响治疗及预后[7]。
盆腔肿瘤可通过多种方式取样,如宫颈癌可进行活检或宫颈涂片;子宫内膜癌可通过内膜组织学检测,但最终都需经过病理检查确诊良恶性[8]。良恶性确定后,仍需应用影像学方法判断肿瘤的范围、大小以及分期。本研究结果显示90例盆腔恶性肿瘤患者中CT检出78例,MRI检出80例(X2=0.207,P>0.05),说明两种检查方法对于盆腔恶性肿瘤都具有较好的检出率。但在子宫内膜癌和宫颈癌的诊断上,MRI检出率均高于CT,(X2=8.043、5.121,P<0.05),说明MRI对于子宫内膜癌和宫颈癌的诊断优于CT。同时,对影像学观察到其它内容进行分析,CT检出子宫体积扩大18例,MRI检出8例(X2=9.402,P<0.05);CT检出钙化43例,MRI检出21例(X2=26.178,P<0.05);CT检出内生型宫颈癌3例,MRI检出14例(X2=18.118,P<0.05);CT检出腹水17例,MRI检出26例(X2=6.648,P<0.05),研究结果显示CT对于恶性肿瘤的钙化以及器官的改变等内容辨识度更强,而MRI对于肿瘤的定位以及液态病变的辨识更佳。
综上所述,CT与MRI对恶性肿瘤的检出率都较高,但对于肿瘤病变带来的其它病理改变二者在诊断上各有所长,临床为更好的制定治疗方案还需综合应用。
参考文献
[1] 王冰, 席志军, 周正飞. 盆腔脏器联合切除术治疗原发及复发盆腔恶性肿瘤的安全性和有效性[J]. 中华泌尿外科杂志, 2018, 39(1): 29-33.
[2] 张宇, 李小毛, 廖文娟, 等. 腹腔热灌注化学治疗在妇科恶性肿瘤腹腔镜下盆腔淋巴清扫术后的应用[J]. 新医学, 2017, 48(11): 800-803.
[3] 宋颖. 肿瘤标志物及恶性肿瘤风险指数用于盆腔包块良恶性诊断的价值研究[J]. 中国卫生标准管理, 2018, 9(1):113-114.
[4] 吴杰儒. 血清肿瘤标志物检测在盆腔良恶性妇科肿瘤诊断与鉴别诊断中的意义[J]. 中国当代医药, 2017, 24(36): 123-125.
[5] 董乐丹, 肖琴琴, 许化致, 等. 表观扩散系数对宫颈恶性肿瘤盆腔淋巴结转移的诊断价值[J]. 温州医科大学学报, 2017, 47(11): 815-819.
[6] 卞方云, 凌利, 梅霞. 卵巢恶性肿瘤的CT表现及鉴别诊断[J]. 中国中西医结合影像学杂志, 2019, 17(4): 423-425.
[7] 陈杰. 探讨CT在盆腔妇科恶性肿瘤术前评估中的临床价值[J]. 影像研究与医学应用, 2019, 3(7): 123-124.
[8] 郑伟增, 邹煜, 吕卫国,等. 妊娠合并盆腔肿瘤的磁共振影像表现及其临床应用价值[J]. 中华围产医学杂志, 2017, 20(10): 746-753.
