喘息是儿童疾病中最常见的症状之一,近年来儿童喘息性疾病的发病率明显上升,有文献报道6岁以内的发病率已高达40%[1]。喘息轻症可自限,重症可危及生命,临床上反复喘息或者迁延不愈的病例也不少见。引起儿童喘息的病因多样,其中呼吸道感染是常见原因之一,呼吸道感染的病原体主要为病毒、细菌、支原体、衣原体等,喘息多与病毒性呼吸道感染相关[2],但近些年多项研究证实儿童喘息病例中存在相当比例的肺炎支原体(MP)感染,提示MP感染与儿童喘息具有一定的相关性[3-5]。为了解具有喘息的呼吸道感染患儿MP感染的一般情况,以期为喘息患儿的诊治及MP感染的防治提供参考,现将本院相关病例总结分析报道如下。
1.材料与方法
1.1研究对象 搜集我院2021年5月至2022年5月收治的具有喘息症状(病程中喘息发作≥1次)或肺部听诊可闻及喘鸣音的呼吸道感染患儿病例,且均除外异物吸入、先天性呼吸系统畸形、先天性心血管疾病等引起喘息发作的因素,排除入院当天未进行采血行肺炎支原体检测的病例,最终共获得符合研究要求的患儿243名,年龄28天~14岁。
1.2提取指标 从电子病历系统中检索提取患儿一般情况,包括:性别、年龄、发病时间(季节)、肺炎支原体抗体检测结果等,进行记录汇总。
1.3统计学分析 应用SPSS21.0统计学软件进行调查结果的描述和分析。计数资料以率或构成比(%)表示,组间比较采用χ2检验,以P<0.05为差异有统计学意义。
2.结果
2.1肺炎支原体检出情况 243例具有喘息的呼吸道感染患儿中,共检出MP抗体阳性51例,阳性率为21.0%(51/243)。
2.2 不同性别肺炎支原体检出情况 243例喘息患儿中,男性144例(59.3%);女性99例(40.7%),男女比例为1.45:1。男性患儿中MP阳性33人,检出率22.9%;女性患儿中MP阳性18人,检出率18.2%。MP检出率在性别间的差异无统计学意义(x2=0.793,P=0.373)。
2.3 不同年龄段肺炎支原体检出情况 243例喘息患儿中,婴儿(自出生到1周岁之前)110例,幼儿(1岁~满3周岁之前)77例,学龄前儿童(3周岁~入小学前)41例,学龄期儿童(入小学~14周岁)15例。不同年龄段中MP检出率由高到低依次为:学龄期儿童中检出率40.0%(6/15),学龄前儿童中检出率34.1%(14/41),幼儿中检出率19.5%(15/77),婴儿中检出率14.5%(16/110)。MP检出率随年龄增长而逐渐递增,差异具有统计学意义(P<0.05)。(表1)
表1 不同年龄段肺炎支原体抗体检测阳性率情况
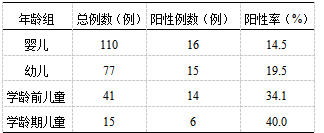 2.4 不同季节肺炎支原体检出情况 根据宁夏地区的地理位置及气候特点,将一年划分为四个季节:春季为每年的3、4、5月,夏季为每年的6、7、8月,秋季为每年的9、10、11月,冬季为每年的12、1、2月。本研究中243例具有喘息的呼吸道感染患儿,检出MP阳性例数分别为:春季7例,夏季3例,秋季17例,冬季24例。其检出率从高到低依次为:秋季25.4%(17/67),冬季23.8%(24/101),夏季14.3%(3/21),春季13.0%(7/54)。据统计分析,MP在不同季节中检出率的差异不具有统计学意义(P>0.05)。(表2)
2.4 不同季节肺炎支原体检出情况 根据宁夏地区的地理位置及气候特点,将一年划分为四个季节:春季为每年的3、4、5月,夏季为每年的6、7、8月,秋季为每年的9、10、11月,冬季为每年的12、1、2月。本研究中243例具有喘息的呼吸道感染患儿,检出MP阳性例数分别为:春季7例,夏季3例,秋季17例,冬季24例。其检出率从高到低依次为:秋季25.4%(17/67),冬季23.8%(24/101),夏季14.3%(3/21),春季13.0%(7/54)。据统计分析,MP在不同季节中检出率的差异不具有统计学意义(P>0.05)。(表2)
表2 不同季节肺炎支原体抗体检测阳性率情况
3.讨论
肺炎支原体属于支原体属,介于细菌和病毒之间,缺乏细胞壁,是最小的原核致病微生物,主要经过呼吸道飞沫和直接接触传播。MP与呼吸道感染密切相关,随着近些年MP感染发病率的增加,MP感染与喘息的关系也日益受到重视,目前多项研究证实儿童喘息病例中存在相当比例的MP感染,提示MP感染与儿童喘息具有一定的相关性[3-5]。有学者在文章中指出MP是儿童喘息发作的常见病原体,甚至可以启动哮喘[6]。MP引起感染致病的机制较复杂,有研究表明,肺炎支原体感染可刺激免疫系统的辅助性T细胞1型(TH1)/辅助性T细胞2型(TH2)免疫反应失衡。T淋巴细胞,尤其是参与TH2反应的T淋巴细胞,促进气道重塑、慢性气道炎症和气道高反应性[7]。白细胞介素(IL)-4、IL-5和IL-13主要由TH2细胞分泌,是促进血清IgE产生的关键刺激因子,在过敏性疾病和喘息的发生发展中起关键作用。以上为MP感染后喘息的发生提供了一定的依据。一些研究表明,宿主免疫反应与细胞或细胞因子介导的信息相互作用在MP感染的发病机制中起着重要作用,MP感染与喘息的发生密切相关[8,9]。也有一些研究表明,MP感染与持续性支气管高反应性和慢性气道炎症有关[10]。而有喘息的患者通常表现出气道高反应性和炎症,这可能会降低气道消除MP感染的能力[11]。所有上述情况使得MP感染与喘息形成恶性循环。
近些年,关于喘息患儿MP阳性率各地报道结果不一,30.2%[1]、47.2%[12]、53.28%[13]、53.3%[14]均有所报道,而本研究具有喘息症状的呼吸道感染患儿MP阳性率为21.0%,与上述报道存在一定的报道,考虑一方面存在地域、样本量的局限性,另一方面考虑部分喘息患儿尤其是低年龄组患儿并未完成MP抗体检测,存在偏差。学龄前和学龄期儿童是MP的最易感人群,但近年来,年幼儿童中MP感染的患病率一直在上升[15,16],有明显的低龄化倾向[17]。在喘息患儿中,一些学者研究表明MP感染主要发生在幼儿组[1,12],而本组研究结果显示,具有喘息症状的呼吸道感染患儿MP阳性率在学龄期最高,其次为学龄前期、幼儿期,婴儿组最低,与其存在一定的差异,考虑部分低年龄组喘息患儿MP抗体检测缺失可能会导致研究结果存在一定的偏差,提示我们在临床遇到幼儿喘息应加强MP筛查的意识;本研究中喘息患儿MP感染在每个季节都有发病,秋季阳性率最高,冬季次之,夏季、春季相对偏低,既往有学者研究报道喘息患儿MP阳性率由高到低依次为秋季、春季、冬季、夏季[1],考虑在不同的地区,由于气候差异等,其发病季节也有一定的差异。
综上所述,喘息性呼吸道感染患儿的MP阳性率较高,在高发季节、高发年龄方面有一定特点,而各地区报道结果存在一定差异,需要进行多中心、大样本的进一步研究。在临床工作中,我们需要加强喘息性呼吸道感染患儿MP抗体检测的意识,以期为MP感染相关性喘息患儿的病情控制及治疗提供一定的依据。
参考文献
[1] 罗声琼,何志慧.喘息患儿肺炎支原体抗体检测结果分析[J].中国实用医药,2016,11(31):1-3.
[2] 刘苗,薛东生,姜毅.儿童喘息性疾病的临床研究进展[J].中华实用儿科临床杂志,2016,31(04):314-316.
[3] Rhim JW, Kang HM, Y ang EA, Lee KY. Epidemiological relationship between Mycoplasma pneumoniae pneumonia and recurrent wheezing episode in children: an observational study at a single hospital in Korea. BMJ Open.(2019) 9:e026461. doi: 10.1136/bmjopen-2018-026461.
[4] 石远滨,罗声琼,何志慧.儿童肺炎支原体感染相关喘息临床治疗研究[J].儿科药学杂志,2019,25(02):9-13.
[5] 钱胜华,王晓花,张莉.婴幼儿喘息与肺炎支原体感染的关系探讨[J].中国当代儿科杂志,2016,18(11):1090-1093.
[6] 程洁茹,崔振泽,迟磊,陈海霞.儿童喘息性疾病常见病原体研究新进展[J].世界最新医学信息文摘,2019,19(75):44-45.
[7] Raedler D, Schaub B. Immune mechanisms and development of childhood asthma. Lancet Respir Med.(2014) 2:647-56. doi: 10.1016/S2213-2600(14)70129-8.
[8] Medjo B, Atanaskovic-Markovic M, Nikolic D, Radic S, Lazarevic I, Cirkovic I. et al. Increased Serum Interleukin-10 but not Interleukin-4 Level in Children with Mycoplasma pneumoniae. J Trop Pediatr.(2017) 63:294-300. doi: 10.1093/tropej/fmw091.
[9] Nguyen-Thi-Dieu T, Le-Thi-Thu H, Duong-Quy S. The profile of leucocytes, CD3+, CD4+, and CD8+ T cells, and cytokine concentrations in peripheral blood of children with acute asthma exacerbation. J Int Med Res. (2017) 45:1658-69. doi: 10.1177/0300060516680439.
[10] Wood PR, Hill VL, Burks ML, Peters JI, Singh H, Kannan TR, et al., Mycoplasma pneumoniae in children with acute and refractory asthma. Ann Allergy Asthma Immunol. (2013) 110:328-34.e1. doi: 10.1016/j.anai.2013.01.022.
[11] Shao L, Cong Z, Li X, Zou H, Cao L, Guo Y. Changes in levels of IL-9, IL-17, IFN-γ, dendritic cell numbers and TLR expression in peripheral blood in asthmatic children with Mycoplasma pneumoniae infection. Int J Clin Exp Pathol. (2015) 8:5263-72.
[12] Kong K, Ding Y, Wu B, Lu M, Gu H. Clinical Predictors of Wheezing Among Children Infected With Mycoplasma Pneumoniae. Front Pediatr. 2021 Sep 22;9:693658. doi: 10.3389/fped.2021.693658. PMID: 34631611; PMCID: PMC8492963.
[13] 李波.探讨和研究小儿喘息性肺炎发作与肺炎支原体感染及过敏的关系[J].临床医药文献电子杂志,2015,2(02):276+278.
[14] 霍姝琦.小儿喘息性肺炎发作诱发因素分析[J].临床合理用药杂志,2017,10(11):172+181.
[15] Krafft C, Christy C. Mycoplasma pneumonia in children and adolescents.Pediatr Rev. (2020) 41:12-9. doi: 10.1542/pir.2018-0016.
[16] Kutty PK, Jain S, Taylor TH, Bramley AM, Diaz MH, Ampofo K, et al.Mycoplasma pneumoniae among children hospitalized with community-acquired pneumonia. Clin Infect Dis. (2019) 68:5-12. doi: 10.1093/cid/ciy419.
[17] 陈慧中,陈志敏,洪建国,陆敏,尚云晓,严永东,张建华,赵德育.儿童常见喘息性疾病抗病原微生物药物合理应用专家共识[J].中国实用儿科杂志,2020,35(12):918-926.
作者简介:姓名:董玲花 出生年月:1991.03性别:女 籍贯:河南濮阳 民族:汉族 学历:硕士研究生 单位及任职:宁夏医科大学总医院 职称:医师 研究方向:儿科呼吸 。
