从1995年到1996年,美国药品安全协会进行了一次调查,结果显示,造成致命和重伤的大部分药物都只是一些特定的药品。艾迪注射液作为一种新型的抗肿瘤药物,其副作用越来越多,严重时可引起过敏性休克,昏迷,甚至致死。这种药物属于高危险药物,如果使用不当或用药不当,可能导致病人的生命受到严重损害或致死。中国医药协会医院药学专业委员会于2015年发布了《我国高警示药品推荐目录》。委员会于2019年对目录的内容进行了修改。同年,该院药学系与有关单位共同制订了《高警示药品管理制度》,并开展了一次专项整治。现将药学干预在我院临床高警示药品使用管理的成效进行详细探讨。
1数据的来源和分析
1.1采集资料
1.1.1文献检索:通过万方、知网等多种数据库,以“高警示药品”、“高危药品”和“用药错误”等关键词为重点,对其进行了检索,并对相关内容进行分析。
1.1.2采用问卷调查和现场调研:采用问卷调查法,对本院药学部门、护理部门及科室医师进行现场调研,了解本院高警示药物使用管理环节的情况,分析可能存在的风险点,并对各风险点的严重程度进行评分汇总。
1.1.3数据采集:采集2019年3、4季度处方干预数据、病区小药柜检查记录、护理部门内部错误记录、药库药损记录。
1.2方法
失效模式和效应分析方法能够预测和识别高风险,并根据其成因进行相应的干预,以达到最大限度的避免风险。采用问卷调查,实地考察,并对2019年第三、四季度“病区小药柜检查记录”数据进行了分析。采用失效模式及效应分析方法对各个危险点进行风险评估。以此为依据,药学部制订了有针对性的高警示药物管理办法,以达到准确、有效的目的。
以2019年3、4季度护理差错记录、处方干预记录、药品报损记录为基础,计算出高警示药品在实施过程中出现的差错率,并将医生高警示药品处方不合格率与高警示药品非滞销原因近效期率进行前后对比,分析药学干预后的效果。共有32个部门参加了这一次的数据调查。
2结果
2.1本医院药学干预前高警示药品使用管理中存在危险点和各风险点的风险值,如表1所示:
表1 2019年第三季度药学干预存在风险点及风险值调查结果
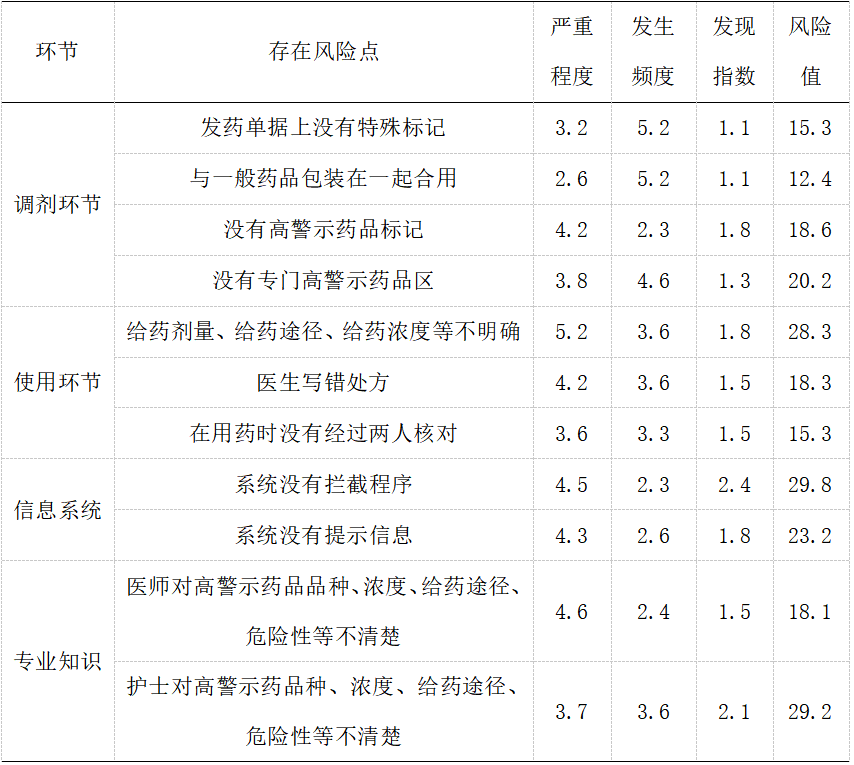
注:1.出现频率:3个月内,1次以上的科室,扣5分。对32个科室的得分进行平均,计算得分;(2)发现指标:无法监控或难以监控的危险点计5分,不难的计1分;(3)严重程度:危险值高为5分,对病人有轻度影响的计1分;(4)危险值=发现率/出现频率×严重程度。
2.2高警戒药物在药学干预前后的应用和管理失误情况数据比较
表2 药学干预前后高警示药品差错情况
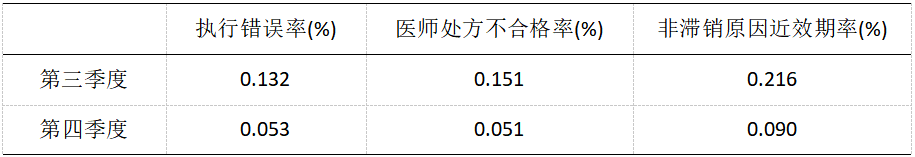
注:(1)执行错误率:指护理人员的错误注册数量与分配的比例;(2)医生处方不合格:指在评价中对相关药品进行不合理的干预;(3)非滞销理由的近效期率:未因不能销售而引起的高警示药物.
3讨论
由于药品的特殊性,以及不同科室病人的差异,各个科室的高警示药品使用管理的风险点也有很大差异。比如:由于婴幼儿的器官发育不成熟,对药物的耐受性差,个体差异大。由于儿童用药依从性差等原因,导致儿童比成人使用高警示药物的应用范围更广、更具体,所以,运用失效模式和效果分析方法,对我院特色性风险进行准确的分析,具有其特殊的意义。
通过药学干预前后(2019年3、4季度)临床高警示药物的使用情况比较,不难看出,在药学干预前临床高警示药品使用管理过程中存在较多风险点,其中风险值超过15的风险点超过90%,存在极大的安全隐患;在药物干预后,风险点出现频率为1.0,也就是说,在三个月内,各科室都没有出现相应的问题,风险点的出现频率都在降低。在药学干预后,高警示药物的使用管理环节出现的差错发生率明显降低。上述资料表明,《高警示药品使用管理制度》与药学专业观点相结合,能有效地约束医院临床高警示药物的使用,并能有效地规范医院高警示药品的管理。
造成药害事件的主要因素有三:一是由于药品质量问题所造成的伤害;二是在正常使用条件下,对合格药品造成的不良影响;三是因使用不当而造成的不良后果,作为药品使用单位,必须对各环节进行严格控制,这是必须的,也是迫在眉睫的。
现在的传统医学观念,强调的是医生诊治,而不是药物,作为一个新时代的药剂师,我们不能将目光停留在药物供应上,而是要发挥药学的专业精神;在处方干预、职能管理、药学宣教等多个层面上,保证高警示药物的合理使用,并实现对高警示药物的全过程管理。
参考文献:
[1]刘鑫,刘雅娟. 146份高警示药品说明书中特殊人群用药信息标注情况调查[J]. 儿科药学杂志,2022,28(02):30-33.
[2]周尧英,马红丽,朱美丽. 高警示药品安全给药信息屏障的构建与应用[J]. 中医药管理杂志,2020,28(10):115-117.
[3]单文雅,姜赛平,刘芳,卢晓阳. 基于失效模式与效应分析的浓氯化钾注射液用药错误防范策略研究[J]. 药物不良反应杂志,2019,(05):334-335-336-337-338.
