儿童急性白血病属于克隆性恶性肿瘤,自然病程短、病情较难控制,在治疗结束后会容易发生反复,影响患儿的身体健康。患儿在整个病程中会伴有一种或多种血细胞减少的情况,但其血容量往往是处于正常水平的,因此很少需要对患儿的治疗方案中采用输全血的方式。因为在全血中的主要成分是红细胞,其他成分含量少,对急性白血病的患儿治疗没有针对性,不能发挥其治疗的有效作用。全血输注也更容易使患儿产生同种免疫排斥反应和其他输血不良反应,不利于患儿疾病的治疗[1-3]。因此临床上依据其病情和缺乏的血细胞成分,对有输血适应证的急性白血病患儿选择相应浓缩物的成分进行输血的治疗方案。本次主要研究不同剂量成分输血在小儿急性白血病患儿中的应用成效。研究选取我院2020年2月到2021年2月期间收治的36例急性白血病患儿进行对照研究,具体结果如下:
1 资料与方法
1.1 一般资料
本次研究纳入患者为我院接收诊治的36例急性白血病患儿为观察组,男19,女17,年龄2~14岁,平均(6.28 ± 3.41)岁,观察组根据患者病情采取不同剂量输血,小剂量输血组19例,大剂量输血组17例;对照组为本院20例体检健康儿童,男13,女7,年龄1~13岁,平均(6.24 ± 3.89)岁。两组患者在上述一般基线资料比较上不存在影响组间药物治疗对比的差异,P>0.05,可进行对比分析。
1.2 临床纳入与排除标准[3-5]
(1)临床诊断为急性白血病的患儿;(2)年龄在1~15岁;(3)排除意识障碍患者;(4)排除治疗依从性差以及中途退出患者;(5)整个过程研究征得患者同意,且签署同意书;(6)研究符合伦理规范标准,获取伦理委员会许可。
1.3 治疗方法
1.3.1对照组
20位健康儿童作为对照组检测血清当中细胞因子表达情况。
1.3.2观察组
血红蛋白 (Hb) <60 g/L或血小板 (PTL) <20×109/L者需输血治疗, 所有观察组患儿均接受成分输血,分别输注红细胞(RBC)悬液和机采PTL。小剂量输血组平均输入RBC悬液5U和间隔输注1治疗量机采PTL, 大剂量输血组平均输入RBC悬液 8 U和每天输注1治疗量机采PTL。
分别采集观察组患儿输血前、输血后1个月以及对照组患儿一次性采集的肘静脉血2 ml(清晨空腹禁食12小时以上), 在室温下静置30分钟待血液凝集,2000 rpm离心10min, 吸出上层血清,分装后冻存, 备用。
1.4 观察指标
观察对比各组患儿血清IL-2、IL-4、IL-10表达变化情况。
1.5 统计学方法
研究获取患者资料采用SPSS18.0系统软件分析;计量资料用(x±s)表示,并用t 检验;计数资料用(n,%)表示,并用x2检验;P<0.05表示有统计学意义。
2 结果
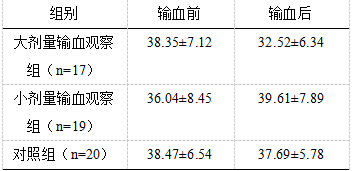
2.1 患儿血清IL-2表达变化
输血前,各组患儿的IL-2表达与正常对照组比较,无显著差异 (P>0.05) 。输血后1个月小剂量输血组患儿的IL-2与正常对照组比较差异无显著性 (P>0.05),大剂量输血组患儿的IL-2表达降低,与正常对照组比较差异有显著性 (P<0.05),具体见表1。
表1 患儿血清IL-2表达变化(n,%)
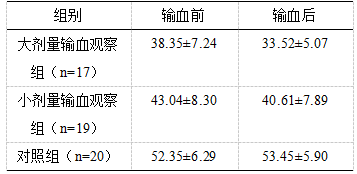
2.2 患儿血清IL-4表达变化
输血前,大、小剂量输血组患儿的IL-4表达明显降低,与正常对照组比较差异具有显著性 (P<0.05) 。输血后小剂量输血组患儿的IL-4表达比输血前无显著降低(P>0.05),与正常对照组比较差异具有显著性 (P<0.05) 。大剂量输血组患儿的IL-4表达降低更加显著,与输血前和正常对照组比较差异具有显著性 (P<0.05),具体见表2。
表2 患儿血清IL-4表达变化(n,%)
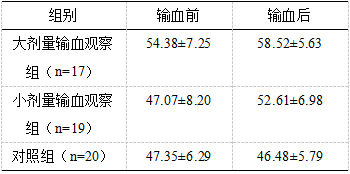
2.3 患儿血清IL-10表达变化
输血前,与正常对照组比较,大剂量输血组患儿的IL-10表达明显增加,差异具有显著性 (P<0.05),而小剂量输血组患儿的IL-10表达变化不明显,差异无显著性 (P>0.05) 。输血后小剂量输血组患儿的IL-10表达增加明显,具有显著差异 (P<0.05)。大剂量输血组患儿的IL-10表达增加更加显著,与输血前和正常对照组比较,差异均有显著性 (P<0.05),具体见表3。
表3 患儿血清IL-10表达变化(n,%)
3 讨论
急性白血病是儿童最常见的一种恶性肿瘤,患儿由于血液系统受肿瘤细胞侵袭,原本正常的造血功能受到损害,肿瘤细胞大量增生,逃逸免疫监视,凋亡受到抑制,白血病细胞在骨髓和其他造血组织中大量增生,并浸润其他器官和组织,最终会导致导致造血细胞无法正常生成[6-7]。临床上的主要表现为进行性贫血、出血、继发感染和组织器官浸润等,患儿的病情发展迅速,需要及时进行治疗,控制病情,保障患儿的生命安全。急性白血病患儿往往因正常血细胞减少,在化疗过程中自身的骨髓正常功能受到严重影响,需要进行合理的成分输血来作为重要的支持治疗手段之一。但是,也有报道认为输血会影响患者的免疫功能,但成分输血是否会导致急性白血病患儿的免疫功能改变仍然是存在许多争议的。有研究认为输血会导致患儿的免疫功能受到抑制,从而引起患者在治疗结束后肿瘤极易复发和术后容易发生感染,对恶性肿瘤患者的生存质量产生消极的影响,输血可能对增加肿瘤复发,患者可能会面临死亡风险。也有研究报道认为输血与肿瘤复发或术后感染无关,而且输血对免疫功能的作用与输入血制品剂量具有一定程度的相关性[8]。因此,本次研究关注的问题不同剂量的成分输血是否改变急性白血病患儿的免疫功能,影响患儿的治疗结果。
本次研究对急性白血病患儿进行小剂量输血和大剂量输血治疗对照,输血后1个月小剂量输血组患儿的IL-2与正常对照组比较差异无显著性(P>0.05);大剂量输血组患儿的IL-2表达降低,与正常对照组比较差异有显著性(P<0.05);输血后,大剂量输血组患儿的IL-4表达降低更加显著,与输血前和正常对照组比较差异具有显著性(P<0.05);输血后小剂量输血组患儿的IL-10表达增加明显,具有显著差异(P<0.05);但与正常对照组比较差异无显著性 (P>0.05)。大剂量输血组患儿的IL-10表达增加更加显著,与输血前和正常对照组比较,差异均有显著性 (P<0.05)。本次大剂量组IL-2及IL-4表达降低明显,IL-10表达升高明显,其介导细胞免疫应答及体液免疫应答减弱,机体抗感染能力有所下降,一定程度上会增加复发及感染几率。
综上所述,不同剂量成分输血可改变小儿急性白血病患儿的细胞因子含量,进而影响免疫功能,临床需根据急性白血病患儿的实际病情合理选择最佳成分输血剂量。
参考文献
[1]Bordbar Mohammad Mahdi,Barzegar Hamideh,Tashkhourian Javad,Bordbar Mohammadreza,Hemmateenejad Bahram. A non-invasive tool for early detection of acute leukemia in children using a paper-based optoelectronic nose based on an array of metallic nanoparticles[J]. Analytica Chimica Acta,2021,1141.
[2]吴素梅.小儿急性淋巴细胞白血病中的护理效果[J].中国卫生标准管理,2020,11(07):164-166.
[3]张琳,钟苗苗,谢程雯.去白细胞输血对白血病患者细胞免疫功能的影响[J].临床医学,2020,40(03):15-17.
[4]解广莹,刘凤华,曹荣祎,等.As_2O_3联合全反式维甲酸对成分输血的急性白血病儿童免疫蛋白的影响及其疗效分析[J].肿瘤药学,2018,8(02):254-257.
[5]胡迎春.去白细胞输血技术减少急性白血病(AL)患者医院感染的应用价值评价[J].健康之路,2016,15(07):260.
[6]程利民,高清平,秦云,等.去白细胞输血技术在减少急性白血病患者医院感染的应用[J].临床血液学杂志(输血与检验),2014,27(04):650-652.
[7]吴丽洁,邓淑娟,张韶华,等.超剂量红细胞输注在小儿急性淋巴细胞白血病化疗缓解期中的应用[J].黑龙江医学,2003(02):102-103.
[8]王文宝,曹峰林,杨光,等.超剂量红细胞输注在小儿急性淋巴细胞白血病化疗缓解期中的应用[J].哈尔滨医药,2002(03):1-2.










