前言
目前,临床各种疾病的发病率较高[1]。一些疾病早期症状不明显,或不具有特异性,需要借助一些临床手段,来确诊病情[2]。除了可实施影像学检查以外,临床还可实施临床标本检验[3]。即通过采集患者的血液、尿液、大便、痰液等标本,借助实验室检验技术,检验对应的指标,判断水平值变化,对于一些疾病的临床诊断起到重要的作用[4]。但因为一些因素的影响,易导致标本不合格事例的发生,从而干扰检测结果准确性,不利于患者病情的确诊,影响后续治疗[5]。明确临床检验标本不合格的原因,并采取相应的解决措施,具有重要的意义[6]。因此,本文分析临床检验不合格标本原因。现报告如下。
1.资料和方法
1.1资料
抽取2020年6月到2022年12月长沙市某医院检验科的1500例临床检验标本,展开调查。其中300例血液样本、300例尿液样本、300例痰液样本、300例大便样本、300例特殊标本(如分泌物、细胞穿刺、毛发、皮屑等)。1500例临床检验标本来源者中,男750例,女750例,12~89岁,平均(48.59±2.15)岁。
1.2方法
抽取2020年6月到2022年12月长沙市某医院检验科的1500例临床检验标本,展开调查。分析临床检验标本不合格率,调查临床检验不合格标本原因。
1.3 评价指标
临床检验标本不合格率、临床检验不合格标本所在科室分布情况、临床检验不合格标本原因情况。
1.4统计学分析方法
用SPSS 22.0处理数据,计量资料行t检验。计数资料行卡方检验。若P<0.05,代表具有明显统计学差异性。
结果
调查临床检验标本不合格率
1500例临床检验标本中,100例血液样本不合格,占比6.67%;80例痰液标本不合格,占比5.33%;70例尿液标本不合格,占比4.67%;60例大便样本不合格,占比4.00%;50例特殊标本(如分泌物、细胞穿刺、毛发、皮屑等)不合格,占比3.33%,临床检验不合格标本共360例,临床检验标本不合格率为24.00%。见表1。
表1 调查临床检验标本不合格率 2.2统计临床检验不合格标本所在科室分布情况
2.2统计临床检验不合格标本所在科室分布情况
360例临床检验不合格标本所在科室分布涉及9个科室,按所占比例依次是内科(100例,27.77%))、外科(90例,25.00%))、妇科(60例,16.67%))、骨伤科(40例,11.11%))、肿瘤科(30例,8.33%))、皮肤科(20例,5.56%))、儿科(10例,2.78%))、耳鼻喉科(6例,1.67%))、口腔科(4例,1.11%)。见表2。
表2统计360例临床检验不合格标本所在科室分布情况。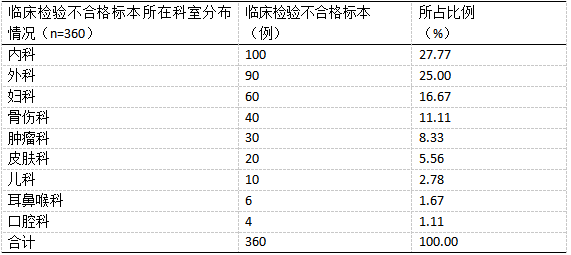 调查临床检验不合格标本原因情况
调查临床检验不合格标本原因情况
360例临床检验不合格标本,因临床检验标本采样量过少或过多因素所致共100例,占比27.78%;因临床检验标本放置持续时间过长因素所致共90例,占比25.00%;因抗凝剂物质使用因素所致共70例,占比19.44%;因标本溶血因素所致共50例,占比13.89%;因标本采集容器使用不当因素所致共30例,占比8.33%;因患者餐后采集样本因素所致共20例,占比5.56%。见表3。
表3调查临床检验不合格标本原因情况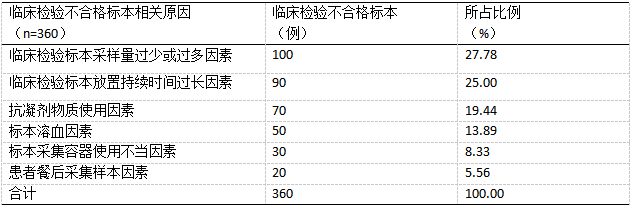 3.0讨论
3.0讨论
检验技术在临床各科室疾病的临床诊断工作中,具有重要的临床价值[7-8]。若标本管理不当,易导致临床检验异常的发生,影响检测效果[9]。从源头上预防血液常规检验标本不合格发生是最有效的措施[10]。只有正确了解临床检验标本不合格的相关因素风险,提高对临床检验标本不合格的预防意识,才能够确保检验标本合格,确保临床检验结果的准确性[11]。
本研究通过调查1000例临床检验标本发现,临床检验标本不合格率较高,在各科室中均有发生。其不合格的因素主要与以下因素相关:(1)临床检验标本采样量过少或过多因素。若检验标本的容量不符合要求,导致检验标本不合格,影响检验结果的准确性[12]。(2)临床检验标本放置持续时间过长因素。临床检验标本的防治持续时间有着严格的要求,若放置时间过长,标本内容物(比如血液标本中的血小板会发生降解等)易发生变化,甚至污染,影响结果准确性[13]。(3)抗凝剂物质使用因素。抗凝剂的种类较多,不同的临床检验标本对抗凝剂使用的要求不同,若使用错误的抗凝剂,则导致标本失效,失去检验价值[14]。(4)标本溶血因素。当临床检验标本采集不够规范的情况下,标本发生溶血,破坏红细胞,进而影响血液标本质量,导致不合格标本出现[15]。(5)标本采集容器使用不当因素。有的临床检验标本对容器具有明确的要求,比如容器密封不严的情况下,会导致标本污染,影响检验准确性[16]。(6)患者餐后采集样本因素。一些检测项目要求患者清晨空腹条例下采取,但患者不遵从医嘱,餐后采集的情况下,均会导致标本不合格,无法满足检验条例。
针对临床检验标本不合格事例,需要提高重视,建议:(1)完善临床标本检验前质量控制管理制度及相关规定。对临床检验标本的采样、转运、保存等等内容进行严格规定,制定标准化操作流程,要求严格按照规定,做好样本的管理工作,从源头上避免临床检验不合格标本事例发生。(2)加强风险意识教育,重视培训。提高检验科工作的风险意识和法律知识水平,规范自己的标本采集行为,确保临床检验标本合格,将不合格血液常规检验标本情况纳入考核。定期开展培训工作。学习临床检验标本知识,提高风险意识[17]。(3)重视临床检验标本质量控制管理。根据临床标本检验项目的不同,提前叮嘱患者采集样本的条例。选择合适的容器进行保存、转运,转运过程中,注意温度,注意不要震荡样本,尽快转运至检验科,安排规定时间内完成检验工作[18]。
综上所述, 调查临床检验不合格标本情况发现,临床各科室的临床检验不合格标本具有一定的临床发生率。其不合格原因包括临床检验标本采样量过少或过多因素、临床检验标本放置持续时间过长因素、抗凝剂物质使用因素、标本溶血因素、患者餐后采集样本因素。临床需要对此加强重视,以避免临床检验不合格事例发生。
【参考文献】
[1]王伟祥,朱红俊,张强等.PDCA循环工具在降低临床检验标本不合格率中的应用[J].中国卫生检验杂志,2021,32(22):2807-2809.
[2]陈兵华,王峰,周世平等.某大型综合医院建院第一年检验科不合格标本的调查分析[J].中国医院统计,2017,24(06):425-427+431.
[3]李小琴,王詝,陈思思等.医学检验科不合格标本管理模式改进后的效果评估[J].检验医学与临床,2021,18(16):2453-2456.
[4]梁永媛,孙薏丰,孙波.山东省某三甲医院检验科2019年不合格标本产生原因分析及改进措施[J].实用检验医师杂志,2021,13(02):84-87.
[5]何多姣.病原微生物检验中标本不合格的原因分析及应对措施[J].河南医学研究,2021,30(14):2665-2667.
[6]张建楚.临床血液生化检验标本分析过程中影响检验结果准确性的因素探析[J].中国社区医师,2017,33(34):118-119.
[7]盛孝敏,彭菲,邓昆.护理信息化监控在检验标本分析前质量控制中的应用效果[J].检验医学与临床,2021,18(02):285-286+288.
[8]遇阳,何慧,高晓娟.检验前质量指标在基层医院检验科的应用及效果评价[J].宁夏医学杂志,2020,42(10):943-945.
[9]蒋伟燕,李绵绵,舒旷怡等.19975份不合格标本原因分析及持续改进措施探讨[J].中国卫生检验杂志,2020,30(18):2300-2302.
[10]范汉恭,卓坚臻,袁春雷等.PDCA循环在检验分析前标本质量控制中的应用效果[J].中国当代医药,2020,27(23):159-163.
[11]于志强,张波.分析前质量控制中静脉采血标本不合格情况及原因调查分析[J].内蒙古医科大学学报,2020,42(02):145-147+159.
[12]邱群凤,黄浩南,郑艳斌等.某医院临床生化实验室不合格标本的原因分析及干预措施探讨[J].基层医学论坛,2020,24(10):1431-1432.
[13]徐建华,关宝杰,梁丽荣等.某院2018年静脉血液标本检验前质量指标分析与对策[J].中国卫生产业,2019,16(35):182-184.
[14]陈道慧,张捷,田洪伦等.检验分析前4项质量指标在精神病住院患者标本管理中的应用价值[J].中华临床实验室管理电子杂志,2019,7(04):238-241.
[15]吕春宝,杨凤华,王毅.微生物检验标本不合格的原因分析及质量控制对策探讨[J].中国医药指南,2019,17(32):44-45.
[16]李剑莹,梁惠陶.临床检验中血液标本送检不合格的原因和解决方法探讨[J].心电图杂志(电子版),2019,8(03):95-97.
[17]王利朝,张珊,马畅.在血液细胞检验质量控制中临床医学检验的临床效果观察[J].世界最新医学信息文摘,2019,19(23):169+172.
[18]黎海生,沈鑫,杨悦林等.临床检验标本相关5项质量指标的监测及应用分析[J].国际检验医学杂志,2018,39(07):883-886.










