产后出血是产科常见并发症,主要指胎儿娩出24h内,采取阴道分娩的产妇出血量超过500mL,采取剖宫产分娩的产妇出血量超过1000mL[1]。产后出血的发生原因较多,包括宫缩乏力、胎盘滞留、凝血机制异常、软产道撕裂等。产后出血若控制不及时,可导致产妇出现休克、贫血,对产妇生命安全造成威胁[2]。因此临床需做好预防性措施,降低产后出血的发生风险。预见性护理是一种前瞻性护理模式,可在产前对产妇机体进行全面评估,掌握产后出血危险因素,并在围产期制定预防策略。产后康复治疗仪则是一种康复设备,可通过对产妇相关穴位进行刺激,使产妇血液循环、内环境得到改善,从而降低产后出血发生率。我院将康复治疗仪与预见性护理联合,对其应用在产妇护理工作的应用效果进行探讨。报道如下:
1 资料与方法
1.1一般资料
参与研究的60例产妇为我院于2021年1月到2022年12月所收治,采用随机数字表法分成2组:对照组(n=30)开展预见性护理,观察组(n=30)在对照组基础上联合康复治疗仪。对照组中,年龄为22-38岁,平均年龄为(28.15±1.02)岁。初产妇有16例,经产妇有14例。孕周为38-43周,平均孕周为(39.03±1.24)周。自然分娩18例,剖宫产12例。观察组中,年龄为23-37岁,平均年龄为(28.18±1.11)岁。初产妇有17例,经产妇有13例。孕周为37-42周,平均孕周为(38.98±1.16)周。自然分娩19例,剖宫产11例。统计学检验得出组间年龄、孕周、初产/经产、分娩方式等基础性资料数值相当(P>0.05),有可比性。研究通过本院伦理委员会的伦理性审核[2021(01)]。
1.2 入选标准
1.2.1纳入标准
(1)单胎妊娠;(2)产妇、家属对研究流程、细节清楚,且同意配合研究开展。
1.2.2排除标准
(1)脏器功能异常;(2)伴有出血性疾病、传染性疾病;(3)精神、交流、智力异常;(4)凝血机制存在功能异常。
1.3 方法
对照组接受预见性护理:
(1)产前。入院后对产妇个体情况进行综合评估,了解其年龄、心理环境、学历、经济收入等,并咨询患者既往病史,掌握产后出血危险因素。产妇如果合并妊娠期贫血、流产次数或孕次在3次以上等,则将其以产后出血高危人群进行标记,并针对性制定应急方案。
(2)产时。进入产房前备好与产后出血有关的药物以及用具,分娩期间密切监测产妇体征指标以及产程,观察产妇宫缩、宫颈口、胎心情况,及时对异常问题进行处理。胎儿娩出后对产妇会阴加以保护,减轻软产道损伤、撕裂。产后出血高位人群需搭建静脉通路2条,便于及时数输血、输液。娩出胎儿后对产妇胎膜、胎盘情况进行全面检查,确定软产道是否存在损伤,若存在异常,需及时予以处理。
(3)产后。产后及时了解产妇出血情况,记录出血量以及颜色,出血高发阶段需对产妇体征、宫缩情况密切监测,评估产妇心理环境。若产妇脸色发白、手脚冰凉,则及时进行对症干预,并对产后出血量进行记录,分析出血原因进行对症处理。
观察组在此基础上联合康复治疗仪,干预前要求产妇将膀胱排空,指导产妇仰卧,设备选择广州通泽医疗科技公司生产的SRL800型产后康复治疗仪,将专用电极、连接线插牢,撕除皮肤电极上的塑料保护膜,并在治疗片上涂抹耦合剂,在乳房、骶尾两侧依次贴置乳房治疗片2个、腹部专用治疗片2个,治疗片需与皮肤紧贴,之后将治疗巾盖上。依据产妇耐受情况对温度进行调整,控制频率为180-250MHz,每次持续20min,每天2次。干预时需向产妇说明期间存在针刺感、麻木感,减轻患者的心理应激。干预后指导产妇休息。
两组的干预工作持续1个月。
1.4 观察指标
(1)产后出血量
对两组产妇产后不同时间点(2h、12h、24h)的出血量进行记录和比较。
(2)心理状态
干预前、后对产妇开展焦虑自评量表(Self-Rating Anxiety Scale,SAS)评测,用于了解患者的焦虑程度,以50分作为临界分,将评测结果为50-60分、61-70分、70分以上的患者判定为轻度、中度、重度焦虑。
干预前、后对产妇开展抑郁自评量表(Self-Rating Depression Scale,SDS)评测,用于了解患者的抑郁程度,以53分作为临界分,将评测结果为53-62分、63-72分、73分以上的患者判定为轻度、中度、重度抑郁。
(3)不良事件
对两组产妇发生恶心呕吐、头晕、血压异常等不良事件的发生情况进行记录和比较。
1.5 统计学方法
研究数据的统计学处理由SPSS23.0软件进行运算,将计数数据表示为n和%,组间以X2检验展开对比,将符合正态分布的计量数据表示为`x±s,行t检验, P<0.05表示具备统计学意义。
2 结果
2.1 两组产妇产后出血量比较
观察组产后2h、产后12h、产后24h的出血量比对照组少,有统计学意义(P<0.05)。
表1 两组产妇产后出血量比较(mL,`x±s) 2.2 两组产妇心理状态比较
2.2 两组产妇心理状态比较
干预前组间SAS、SDS评分接近(P>0.05);干预后各组SAS、SDS评分均下降,与干预前差别程度显著(P<0.05);干预后观察组SAS、SDS评分均低于对照组,有统计学意义(P<0.05)。
表2 两组产妇心理状态比较(分,`x±s)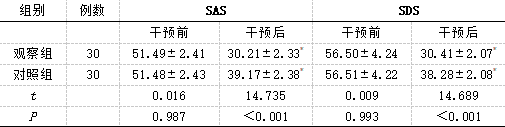 *表示与干预前差别程度显著,有统计学意义(P<0.05)。
*表示与干预前差别程度显著,有统计学意义(P<0.05)。
2.3 两组产妇不良事件发生情况比较
观察组不良事件发生率低于对照组,有统计学意义(P<0.05)。
表3 两组产妇不良事件发生情况比较(n,%) 3 讨论
3 讨论
在分娩过程中,产妇自身体能会大量消耗,在分娩后产妇子宫收缩力下降明显,此时子宫肌束之间的血管得不到压迫,容易出现产后出血。产后出血在产科的发生率较高,对产妇有显著的危害性[3]。在产后2h,产后出血达到高峰期,此时产妇可能出现大出血或少量且持续的出血,若控制不佳,容易引起缺血性休克,威胁产妇生命安全。因此,临床需加强对产后出血防范和护理,保障产妇预后。
预见性护理是一种事前护理模式,通过对患者展开全面评估,预判可能出现的风险,并针对性制定预防策略,从而降低不良事件发生率。将预见性护理应用在产妇护理工作中,能够通过综合评估确定产后出血高危因素,并围绕危险因素制定护理策略,从而降低产后出血发生风险[4]。
产后康复治疗仪则是一种康复设备,通过电流脉冲作用刺激产妇穴位,从而使产妇肌肉筋膜的弹性、紧张度得到提升,缩短产后恢复时间,改善盆腔血液循环,从而缓解疼痛,降低并发症的发生率[5]。另外,产后康复治疗仪还能对脑垂体造成刺激,促进乳汁分泌,使局部血液循环得到调节。
我院对观察组开展康复治疗仪联合预见性护理,结果得出,观察组产后2h、产后12h、产后24h的出血量比对照组少,有统计学意义(P<0.05)。表明开展康复治疗仪以及预见性护理,能够有效降低产妇产后出血率。分析认为,预见性护理在产妇入院后对其进行综合评估,标记产后出血高危人群,并将其作为重点干预对象,制定针对性应急方案。另外,提前备齐应急物品,在分娩期间对产妇体征进行实时监测,及时发现和处理异常。胎儿娩出后对产妇会阴加以保护,从而降低了产后出血量。产后康复治疗仪的应用使产妇马尾神经、子宫得到刺激,从而使产妇机体神经反射能力得到调节,并刺激骶尾两侧,使得肠道蠕动加快,达到改善血液循环,减少产后出血量的效果。预见性护理的应用能够围绕产后出血高位因素开展预防工作,降低风险,与康复治疗仪联合,能够促进子宫收缩,改善肌肉筋膜紧张度、弹性,增加催产素分泌,使产妇宫缩功能强化,最终控制产后出血。
我院研究得出,干预前组间SAS、SDS评分接近(P>0.05);干预后各组SAS、SDS评分均下降,与干预前差别程度显著(P<0.05);干预后观察组SAS、SDS评分均低于对照组,有统计学意义(P<0.05)。表明开展产后康复治疗以及预见性护理,能够缓解患者负面心理。分析认为,预见性护理通过对产妇心理环境进行疏导,普及分娩相关知识、注意事项、可能出现的风险等,从而缓解产妇的心理应激。在采用康复治疗仪前对患者说明干预期间会出现针刺感、麻木感,缓解了产妇紧张、恐惧等情绪。另外,预见性护理联合康复治疗仪能够促进产妇产后恢复,有利于减轻生理不适,进一步缓解产妇负面心理。
我院研究得出,观察组不良事件发生率低于对照组,有统计学意义(P<0.05)。表明开展康复治疗仪以及预见性护理,能够降低不良事件发生率。分析认为,联合康复治疗仪不仅使产妇盆腔肌肉、筋膜得到持续刺激,强化膀胱壁肌肉,还能使局部血液循环得到改善,促进恶露排出,从而缓解膀胱充血,减轻头晕恶心等症状。
综上所述,对产妇开展产后康复治疗仪以及预见性护理干预,能够调整产妇心理状态,降低产后出血量以及不良事件发生率,值得采纳。





