甲状腺癌是一种常见的内分泌肿瘤,发病率约为1%-2%。随着年龄增长,发病率也逐渐增高,尤其是女性,其发病率是男性的2~3倍[1]。根据组织学分类,甲状腺癌可分为三类:乳头状腺癌、滤泡状腺癌、未分化及髓样癌。由于分化的甲状腺癌细胞可以吸收大量碘,因此也被称为功能性甲状腺癌。颈部淋巴结有50%~70%的可能发生转移[2],而远处转移主要发生在肺部和骨骼。此类患者在发病时,常见的临床表现为吞咽呼吸困难、声音嘶哑等,会影响患者的生命健康,降低生存质量。因此,对于甲状腺癌的早期诊断是提高治疗效果的关键,并且准确有效的检测手段,还能够为下一步的治疗提供指导。基于此,本研究分析了甲状腺肿瘤诊断与治疗中实施核医学的作用效果,具体报道如下:
1 资料和方法
1.1基本资料
2022年9月-2023年9月,我院抽取其中的66例疑似甲状腺癌,作为本次研究对象。纳入标准: ①不存在其他的肿瘤疾病; ②所有患者都签署了知情同意书。 排除标准: ①具有其他的恶性肿瘤; ②存在严重性的器质疾病; ③认知功能障碍。其中男性患者30例,女性患者36例。最小年龄31岁,最大75岁,中位年龄(58.41±3.11)岁。分析基础资料,未呈现出统计学意义(P>0.05),有可比性。
1.2方法
核诊断:叮嘱患者处于仰卧位,慢慢仰头,充分暴露颈部,静注 150MBq99Tcm04, 25分钟后,检查颈部的左、右前位。等到48h 后,需要继续静注,剂量740MBq99Tcm04-MIBI,在15分钟和 1h 后,分别行 1 次甲状腺与延迟前位的甲状旁腺显像,对比分析图像。其中冷结节,属于放射缺损区,凉结节属于稀疏区。
治疗:结合诊断的结果,为病人提供不同的治疗方式,46例甲状腺癌患者,30例行全甲状腺切除术+淋巴结清扫术, 11例行次全切除术, 5例进行外放射治疗。 其中20例良性病变患者,要结合自身的病情,进行切除手术,或是给予药物实现个性化治疗。需要注意的是,进行手术的患者,在术后要给予甲状腺激素。
1.3观察指标
以病理学诊断为金标准,分析临床诊断结果及治疗后的甲状腺功能。其中甲状腺功能,一般包括: FT3(游离三碘甲状腺原氨酸)、FT4(游离甲状腺素)、TSH(血清促甲状腺素)、TG(甲状腺球蛋白)、TGAb(甲状腺球蛋白抗体)、TPOAb(甲状腺微粒体抗体)。
1.4 统计学分析
录入SPSS19.0软件进行统计处理。
2 结果
2.1对比临床诊断结果
在诊断结果上,病理学与核医学的诊断结果,差异性不显著(P>0.05)。
表 1 分析临床诊断结果[n(%)] 2.2分析患者治疗前后的甲状腺功能
2.2分析患者治疗前后的甲状腺功能
经分析,治疗后,患者各项甲状腺功能得到了显著改善,组间差异性显著(P<0.05)。
表2 患者治疗前后的甲状腺功能比较(x̄±s)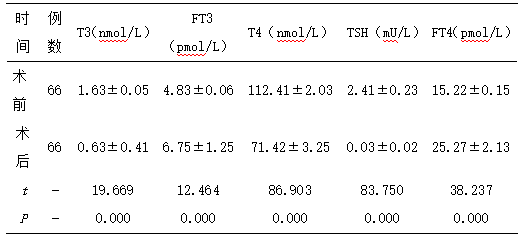 3 讨论
3 讨论
甲状腺癌是由滤泡上皮细胞发生癌性病变引起的。早期不分化的甲状腺癌主要表现为肿瘤生长和对周边组织的侵袭,而后期可能出现吞咽困难、声音嘶哑、呼吸困难等症状,对患者的生活和身体造成了严重威胁。CT和超声检查可以清楚地显示甲状腺肿瘤的边缘和内部血液流动情况,但由于炎性结节的边缘模糊,部分病例难以获得满意的结果[3]。核医学是一门综合了核技术、化学、物理、电子等多个领域的科学,它利用放射性核素的辐射来为患者进行检查。核医学中的放射性造影剂可以显示甲状腺的吸收情况和病变程度,有助于明确甲状腺病变的部位和程度。 放射性造影剂是一种含有放射性同位素的药物,它们被注射到人体内后会被甲状腺组织吸收。通过核医学技术,医生可以观察和测量放射性造影剂在甲状腺内的吸收情况,从而了解甲状腺的功能状态。如果甲状腺正常,放射性造影剂会均匀地被吸收;但如果存在病变,吸收情况会有所不同。
根据甲状腺的吸收情况,可将其分为热结节、冷结节和温结节。热结节在临床上较为罕见,若存在热结节则说明甲状腺吸收能力较高。温结节具有吸收功能,与周边组织差异不大。相较于邻近的肿瘤,冷结节的肿瘤细胞吸收能力较差,呈现稀薄和不完全的状态。在静态成像中,肿瘤呈现放射性缺陷、亲癌性和稀疏成像,这是由于其在高浓度的锝和浓聚碘中吸收能力较强。然而,也存在着“假阴”和“假阳”的情况,所以当确诊为恶性肿瘤时,需要进行进一步的手术病理确诊。分化型甲状腺癌在发病初期并无明确的临床表现,患者往往以颈前肿块或颈淋巴结肿大为主要症状。然而,由于分化型甲状腺癌细胞生长缓慢,数年内不会明显增大,因此无法通过大小和生长速率等指标来判断其良恶性。对于鉴别性甲状腺癌,进行认真细致的物理检查是非常必要的。在临床上,大多数患者可以触摸到无痛的、质地坚硬且固定的肿块,并伴有同侧颈淋巴结的病变。根据对周边甲状腺组织的浸润程度,滤泡状癌可分为大范围浸润和微浸润两种类型[4]。大多数滤泡状癌的触诊结果显示边界清晰、完整且质地柔软的肿块,难以与良性甲状腺结节区分开。由于一些分化的甲状腺肿瘤伴有囊性病变,因此无论实质性、囊性还是表面平滑的肿块,都有潜在的恶性可能。
虽然仅凭临床表现和体格检查很难诊断出分化型甲状腺癌,但应引起高度重视的情况包括:(1)在儿童或成年时期出现单个甲状腺结节;(2)曾接受颈部放射治疗并有甲状腺肿瘤家族史;(3)甲状腺结节在短时间内迅速增长、质地坚硬且固定;(4)伴有嗓音嘶哑;(5)局部肿块质地坚硬且不可移动;(6)手术后明显结节复发。除此之外,甲状腺癌治疗中,核医学的主要应用是放射性碘131治疗。放射性碘131是一种高能量的放射线,可以杀死甲状腺癌细胞。患者口服放射性碘131后,放射性碘会被甲状腺癌细胞吸收,通过释放放射线来杀死这些癌细胞。这种治疗方法通常用于甲状腺癌的手术切除后,以杀灭残留的癌细胞或转移的癌细胞。放射性碘131治疗的优势在于它可以通过血液循环杀灭远处转移的癌细胞[5],从而提高治疗的效果。
本研究结果显示,在诊断结果上,病理学检查与核医学之间,并不差异性(P>0.05);与治疗前对比,在手术后患者的各项甲状腺功能显著改善,存在统计学价值(P<0.05)。 这说明核医学,在甲状腺癌诊断中的应用,临床检查的准确率高, 可以结合具体的诊断结果,给予科学的治疗,实现对甲状腺功能的有效改善。再加上,核医学技术充分结合了先进的计算机技术、分子技术、微生物技术等各种技术,能将患者的病情,更全面地表现,能够为临床诊治提供更多参考数据资料。核医学已成为近几年,我国医学界中研究中的热点,更是一种新兴技术手段, 其还被称为原子医学,在疾病诊断和治疗中得到了有效应用。在甲状腺癌的诊断中,核医学常常用于甲状腺功能的评估和放射性碘131(131I)扫描。甲状腺癌细胞通常会吸收和积聚碘元素,而正常甲状腺组织则不会。通过给患者口服放射性碘131[6],核医学医生可以利用放射性碘的放射性衰变来检测甲状腺癌细胞的存在和分布情况。这种扫描可以提供详细的信息,帮助医生确定甲状腺癌的类型、大小、位置和有无转移。
临床上采用的是核素成像技术,包括静止成像和亲脂性成像两种。碘131和碘123可以反映甲状腺对碘的吸收以及与甲状腺的有机化作用。核素显像可以清晰地显示甲状腺的位置、大小和形状。甲状腺肿瘤通常为单个结节,其影像学特征可分为热结节、温结节和冷结节。热结节对碘的吸收能力较高,而温结节与周边组织的吸收功能相似,位置深,不易检测到。冷结节对碘的吸收能力较弱,周围常有辐射稀散性或缺陷性区域。通过影像学检查可以鉴别良性和恶性结节。在静止状态下,甲状腺素靶向成像时,甲状腺癌病灶呈明显的缺陷或稀薄。如果注射显像剂后出现明显放射信号,则可以诊断为亲癌灶。然而,在甲状腺素靶向成像中,可能存在错误或错误的结果。阴性结果并不能完全排除疾病,且各种检测方法都可能是不同类型的甲状腺癌[7]。假阳性的因素包括病理性浓聚、生理性摄取和外部污染等。甲状腺肿瘤易于复发,大多数患者在确诊时已有病灶转移。放射性碘可以对肿瘤的大小、数量、形态和密度进行详细检测。SPECT和CT影像的同步处理可以精确确定可疑病变,并获得更全面的影像特征。
甲状腺肿瘤不仅会发生复发或转移,还会对涎腺、胃、肝脏等组织或器官产生生理性吸收,因此需要联合淋巴结进行检测。对于甲状腺肿瘤患者,一般采用手术结合化学疗法。对于有病变残余且摄碘率超过1%的患者,可以考虑放碘疗法,但对于怀孕、伤口感染、白细胞比例小于3×109/L、肝肾功能损伤较大的患者不适用[8]。治疗后半年进行一次随访,若无转移或扩散,则认为治疗有效,两年后再进行随访,若仍为阴性,则可适当延长观察时间。治疗过程中,部分患者可能疗效不佳,这些患者多数已处于晚期,建议采用重组人促甲状腺激素进行辅助治疗,以获得更好的效果。重组人促甲状腺激素能显著提高血浆TSH水平,且不良反应较少,可防止甲状腺功能下降。目前,国内对甲状腺肿瘤的研究也在不断增加,此外,中药也可改善肿瘤病情、抑制转移,并减轻患者痛苦。在治疗过程中,尽管大多数患者能够获得良好的疗效,但也有少部分患者由于病情已处于晚期,导致治疗效果不佳[9]。
对于这些患者,建议采用重组人促甲状腺激素进行辅助治疗,以期获得更好的效果。重组人促甲状腺激素具有显著提高血浆TSH水平的特点,同时不良反应较少,能够有效防止甲状腺功能的下降。这一治疗方法在临床实践中已经得到广泛应用,并取得了良好的效果。它能够帮助患者恢复正常的甲状腺功能,提高免疫力,从而增强身体对抗肿瘤的能力。此外,国内对甲状腺肿瘤的研究也在不断增加,科学家们致力于寻找更有效的治疗方法和药物。他们通过深入研究甲状腺肿瘤的发病机制和分子特征,探索出新的靶向治疗方法,为患者提供更多治疗选择[10]。尽管甲状腺肿瘤的治疗仍然面临一些挑战,但随着科技的不断进步和医学研究的深入,我们相信未来会有更多更有效的治疗方法出现,为患者带来更多希望。
总而言之,以核医学技术为基础,对甲状腺癌进行诊断,准确性高,可以结合具体的诊断结合,为后续治疗提供参考,更好地改善患者的甲状腺功能,值得在临床上广泛推广。
参考文献
[1]丁翠爽,钟海蓉. 核医学在甲状腺癌诊断中的应用价值及对患者生命质量的影响[A]. 南京康复医学会.第二届全国康复与临床药学学术交流会议论文集(二)[C].南京康复医学会:南京康复医学会,2022,15(1):301-305.
[2]王红波,孙全富,郭跃信. 核医学工作人员甲状腺中~(131)I的测量及内照射剂量估算[J]. 中国工业医学杂志,2022,35(1):12-15.
[3]杨勇,王强,俞爱青,赵徵鑫,朱波,邵玉仙. 低剂量电离辐射对放射工作人员甲状腺的影响[J]. 中国卫生检验杂志,2022,32(3):354-358.
[4]马微,袁绍祺,杨少伟,陈丹,刘永泉. 江西省放射工作人员甲状腺功能及甲状腺结节检出情况分析[J]. 中国工业医学杂志,2021,34(4):358-361.
[5]王丽梅. 核医学在甲状腺癌诊断和治疗中的价值分析[J]. 中国卫生标准管理,2021,12(6):88-90.
[6]王磊,张元英,谭宇,王慧,马彩霞. 分析核医学检查在亚急性甲状腺炎诊断中的价值[J]. 影像研究与医学应用,2021,5(4):109-110.
[7]彭玄,张建峰,拓飞,杨宝路. 便携式γ谱仪在放射工作人员甲状腺~(131)I监测中的应用[J]. 中国辐射卫生,2021,30(1):34-37.
[8]王洁,张涵宇,邬家龙,王赟,李居奇. 甘肃省3家医院核医学科放射工作人员内照射水平分析[J]. 中国辐射卫生,2020,29(4):357-361.
[9]胡含英. 核医学在甲状腺癌诊断中的应用价值研究[J]. 现代医药卫生,2020,36(15):2430-2433.
[10]刘国洋,刘家利,张海峰. 核医学在甲状腺癌诊断中的应用价值及对患者生命质量的影响[J]. 临床医药文献电子杂志,2020,7(30):153-156.





