我国是胃癌患者发病率和病死率最高的国家,其发病率和病死率均接近全球胃癌患者数的一半[1]。据研究报道:“在住院胃恶性肿瘤患者中约68%存在营养风险;约8.8%的患者存在重度营养不良;约71%的胃恶性肿瘤患者在住院期间没有得到足够的营养支持;约20%的胃恶性肿瘤患者死于营养不良”[2]。因此,探究对于胃恶性肿瘤患者术前进行评估,选择有效的营养支持方案,是否能够促进患者术后康复进程,摆在了一个较为突出的位置。本研究拟分析对胃恶性肿瘤患者术前进行营养风险筛查及对应营养支持对患者术后康复的影响,以便为胃恶性肿瘤患者术前进行营养风险筛查及早期营养支持提供参考依据。
资料与方法
1.研究对象:选择2020年10月—2021年3月在本院胃肠外科行胃癌根治术的患者71例作为研究对象随机分为观察组(n=36)和对照组(n=35)两组。纳入标准:(1)年龄30-75岁;(2)患者手术前病理活检确诊为胃癌;(3)患者意识清楚;(4)患者手术方式均是全麻腹腔镜下胃大部切除术;(5)患者均同意本研究,并签署知情同意书。
2.方法:(1)收集患者的一般资料:包括年龄、性别、体重、文化程度、既往史等。(2)营养风险筛查方法:观察组入院后测量身高、体重,计算出BMI值。营养风险筛查表NRS2002分为初步筛查和最终筛查两部分。初步筛查包括患者的BMI值或者血清白蛋白值,患者在过去三个月内体重变化情况、患者在过去一周内饭量的情况、患者的病情现状四个部分,四个项目中全部问题回答否,无需进行第二步筛查,需一周后复查。四个项目中任意一个问题回答是,进入第二步筛查,即最终筛查;包括以下三部分:营养状态评分,分值0-3分;疾病评分,分值0-3分;年龄评分,分值0-1分;总分在0-7分之间,评分方法:营养状态+疾病程度+年龄,三部分内容取最高值相加,总评分≥3分说明患者存在营养风险,需给予营养支持;总评分<3分,说明患者暂时不存在营养风险,需每周复查1次。
3.观察及评价指标:(1)评估两组患者营养状况:包括血浆白蛋白、血红蛋白;(2)评估患者术后胃肠功能恢复情况,肛门首次排气时间,患者术后恢复经口进食所需的时间;患者术后住院天数。
4.统计学方法:采用SPSS 23.0软件统计分析所得数据。计量数据以均数土标准差(x土()表示,两组数据的比较采用1检验。百分比的比较使用X检验。P<0.05定义为具有统计学差异。
二、结果
1.一般资料:本研究最终纳入71例患者。分为观察组36例,对照组35例。两组患者一股资料比较未见显著差异(P0.05),见表1
表1 两组患者一般资料比较
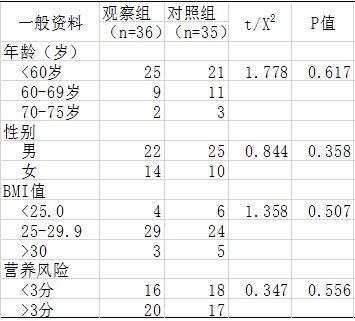
两组患者营养状况指标比较:观察组患者术后血浆白蛋白(1=19.86;P<0.01)及血红蛋白(1= 3.219;0.002)水平显著高于对照组。见表2。
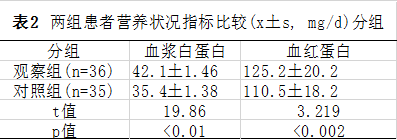
3.两组患者术后康复情况比较:两组患者首次肛门排气所需时间比较未见显著差异(t=2.112;P=0.038);观察组患者恢复经口饮食时间(t=3.208;P=0.002)及术后住院日(t=6.395;P<0.01 )均显著短于对照组。见表3.
讨论 胃癌作为常见的肿瘤科疾病,且近年来发病率逐渐提高,呈现年轻化趋势,因此临床对其的治疗和预后非常重要。然而在实际的临床工作中,营养风险的筛查工作却常常被忽视,部分人群由于没有给予营养筛查,没有发现患者存在潜在的营养风险,没有及时规范的给予患者营养支持,加剧了患者术后营养不良的发生率,增加患者术后并发症的发生率,影响患者术后的康复[3]。营养风险筛查表是以循证医学为基础的营养风险筛查工具。该量表具有简便易行不会增加患者的创伤、省时等优点 [4].本次研究结果显示评分≥3分并发症发生率显著高于评分<3分,P<0.05;评分≥3分患者肛门排气时间、经口进食时间及住院时间均显著长于评分<3分,P<0.05,表明若评分超过3分表明患者营养风险可能性较大,会增加术后并发症发生,且患者术后恢复速度较慢,延长住院时间。针对评分偏高患者应给予营养支持,于术前改善患者营养状态,利于减少术后并发症,促进术后恢复。
综上所述,本研究显示对于胃癌患者术前进行营养风险评估,并针对性进行术前营养支持可有效加速术后康复过程。
参考文献
[1] 石汉平.胃癌围手术期营养治疗[J].临床外科杂志,2016. 24(11) :821-823.
[2] 刘丹丹.吉林省某三甲医院胃肠道恶性肿瘤患者营养状况调查与分析[D].长春:吉林大学,2016.
[3] 韩冰,徐庆祥,营养风险筛查表2002对胰腺癌患者术前营养的评估[J]中华肝胆外科杂志,2016, 22(3):150-154.
[4] 林丽,张吉才患者全面主观营养评定和营养风险筛查2002在消化系统肿瘤患者营养评估中的应用比较[J]中国食物与营养,2018,24(3):78-81.




