宫颈癌是女性常见的妇科恶性肿瘤之一,有80%的患者在发展中国家。其中宫颈转化区为宫颈癌的高发区,阴道镜检查作为宫颈癌“三阶梯筛查”中的重要环节,是发现宫颈上皮内瘤变的一种重要手段[1-2]。我们对在我院行宫颈电环锥切术(Loop eelectrosurgical excision procedure,LEEP)的358名CIN患者进行回顾性研究,对LERP术前和术后病理结果进行比较,探究宫颈转化区类型对CIN患者阴道镜诊断结果影响。
1 一般资料与方法
1.1 一般资料 选取在云南省肿瘤医院妇科2015年1月到2017年12月期间进行LEEP锥切手术的358例患者。其中,患者的年龄在20~75岁之间,平均年龄(39. 92士7. 35)岁。入选标准:(1)所有患者均因“宫颈病变”在我院行LEEP锥切;(2)所有患者均未在妊娠期;(3)所有患者的资料完整。
1.2研究方法 (1)对于在我院行LEEP手术的358例患者(分为诊断性锥切119例,治疗性锥切239例),将术后病理检查报告及术前阴道镜下活检的病理进行对比,并分析这些患者的阴道镜图像的转化区。(2)阴道镜检查是采用5%醋酸溶液及卢戈氏液涂在宫颈上,观察宫颈变化(使用的电子阴道镜为德国莱斯康光电一体阴道镜)。(3) LEEP 术前行血常规、感染免疫学、凝血分析、阴道分泌物检查及心电图检查,排除手术禁忌症。手术安排在月经干净后7 天内,术前3 天内无性生活。
1.3 观察指标 比较阴道镜指导活检病理的符合率,对不同宫颈转化区阴道镜指引宫颈活检与Leep手术后病理结果的符合率进行比较;比较LEEP术后,颈管锥切物阳性率与不同类型宫颈转化区患者的关联,对应于不同的转化类型的阳性率。
1.4统计学方法 采用SPSS 19.0软件,对所得数据整理后进行统计分析,对于两组的计量结果比较,用χ²检验,P<0.05时为具有统计学意义。
2 结果
根据所得的结果,绘制成表格。术前 CINⅠ患者术后病理情况见表1,术前 CINII-III患者术后病理情况见表2。
表1 术前 CINⅠ患者术后病理变化情况/例
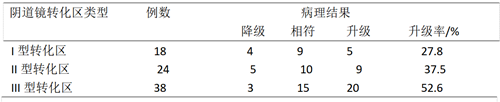
表2 术前CINII-III患者术后病理变化情况/例
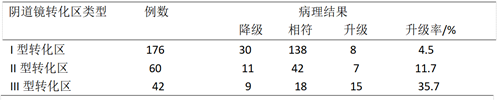
3 讨论
宫颈癌(cervical cancer,CC)的发病率和死亡率位于全球女性恶性肿瘤第四位,在低人类发展指数区域的发病率和死亡率仅次于乳腺癌[3]。宫颈癌发生有较长的时间,自高危HPV感染到癌前病变,再发展到宫颈癌,通常时间间隔10-15年,符合生物学致病机理[4]。
高频电波刀宫颈电圈环切术( LEEP) 。LEEP 锥切手术采用高频电刀,切除病灶时不会发生组织拉扯、炭化现象,不影响组织标本的病理结果,能得到一个完整标本,对邻近组织伤害小。本研究中,根据术前阴道镜下不同的转化区进行分组,对LEEP术前及术后病理级别进行对比。因宫颈病变行 LEEP 术358 例,术前术后病理诊断相符有232例,降级的有62例,升级的有64 例,升级率17.88% 。CINⅠ级 LEEP 术后级别升级的统计: I型转化区为27.8% ,II型转化区为37.5%,III型转化区为52.6%(具有统计学差异( P <0.05) ,以上数据表明阴道镜暴露充分时,并不会降低阴道镜活检诊断率,也没有增加漏诊率。LEEP 术后有癌变的情况进行统计: 活检CINⅠ级术后有3例发现宫颈微小浸润癌,均为宫颈III型转化区。活检CINⅡ级术后目前未发现有癌变,活检CINⅢ术后病理提示有癌变者10例,其中宫颈I型转化区6例,II型、III型转化区4例;在各组之间,宫颈转化区为Ⅰ 、Ⅱ、Ⅲ型的患者,阴道镜指引宫颈活检与LEEP手术后病理结果的符合率存在显著差异。
笔者认为,对于低级别病变的女性患者,如阴道镜检查为I型转化区时时,我们可以采取定期随访观察的处理;但对于阴道镜检查为II型或III型转化区时,我们可能在选择对患者的治疗方式时应该更慎重,要根据患者的年龄、HPV感染的时间、患者的随访条件以及依从性等方面综合考虑,才能制定个体化的治疗方案;对于高级别病变的女性患者,阴道镜在诊断中担任了重要的角色,因此,对阴道镜医生关于宫颈转化区的判断也提出更高的要求。
参考文献:
[1]姚慧兰.1067例阴道镜筛查宫颈病变的临床分析[J].实用临床医学,2013,14(5):58-60.
[2]鲍嫘,王春霞.宫颈细胞学检查集合阴道镜检查在宫颈癌筛查中的诊断价值[J].山东医药,2014,54(21):86-87.
[3] 姚慧兰.1067例阴道镜筛查宫颈病变的临床分析[J].实用临床医学,2013,14(5):58-60.
[4] 鲍螺,王春霞.宫颈细胞学检查集合阴道镜检查在宫颈癌筛查中的诊断价值[J].山东医药,2014,4(21):86-87.










