自发性脑出血占所有卒中类型的10-15%,通常可造成严重的并发症和死亡率[1],基底节脑出血是自发性脑出血的常见类型,是由于长期高血压导致豆纹动脉破裂,可造成患者偏瘫、失语、昏迷甚至死亡,出血后30天死亡率为40%至50%[2],给社会和家庭带来了巨大的负担[3]。虽然STICH实验表明早期型血肿清除手术并不优于保守治疗[4],然而,STICH试验也有一些局限性,因为作为一项世界范围内的多中心试验,纳入的人群和选择的手术方式不尽相同[5]。对于幕上出血量>30ml的患者,优先推荐手术治疗以挽救生命[6]。且随着近年来手术技术的进步和手术设备改进,微创手术治疗脑出血显示出了潜在的优势[7]。对于脑出血造成颅内高压及脑疝的患者,相关文献和指南也推荐首选手术治疗 [1, 8]。常见的手术方式包括开颅骨瓣开颅或者骨窗开颅血肿清除术、及神经内镜手术及基于立体定向引导下的穿刺引流术,对于选取何种手术方式及对于手术指正的把握目前仍未统一[9],本文通过比较两种不同的手术方式治疗基底节脑出血,以期望为基底节脑出血的手术治疗方式选择提供参考。
一、一般资料和方法:
1.1 连续性选取甘肃省人民医院脑血管病科基底节脑出血64例作为研究对象,其中开颅33例,内镜31例。纳排和排除标准:纳入标准:①头部CT诊断为基底节区脑出血,出血量30ml-80ml,②既往明确的高血压病史,③入院到手术24小时内。排除标准:①脑疝患者,术前GCS评分在3-4分或者双侧瞳孔散大固定者②长期口服抗凝药物及凝血障碍者(INR>1.5), ③出血原因为肿瘤、颅内动脉瘤、脑动静脉脉畸形、烟雾病等。④术前既往脑卒中病史,改良的mRS评分大于1分者。
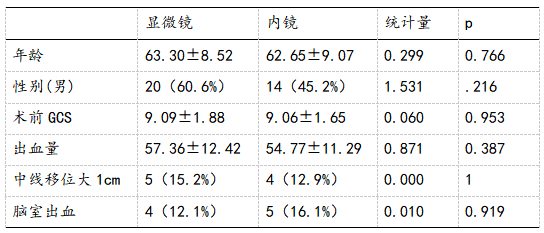
1.2 开颅组年龄最小34岁,最大75岁,平均63.30±8.52岁;男性20例(60.6%),女性13例(39.4%);术前GSC评分最小6分,最大13分,平均9.09±1.88分;出血量最小34ml,最大79ml,平均57.36±12.42ml;中线移位大于1cm者 5例(15.2%),脑室出血4例(12.1%);
开颅组年龄最小45岁,最大79岁,平均62.65±9.07岁;男性14例(45.2%),女性17例(54.8%);术前GSC评分最小6分,最大13分,平均9.06±1.65分;出血量最小38ml,最大76ml,平均54.77±11.29ml,中线移位大于1cm 者4例(12.9%),脑室出血5例(16.1%)。
1.3 手术方式:
开颅组:依据术前CT血肿定位,围绕外侧裂切开3-4cm左右,额颞入路弧形切口切开头皮10-12cm,铣刀开颅,酌情磨出蝶骨小翼,放射状打开硬膜,显微镜下依据脑肿胀情况和外侧裂静脉走形分离外侧裂经岛叶或者造瘘清除血肿,清除血肿后酌情决定是否去除骨瓣。
内镜组:患者取仰卧位,全身麻醉后,依据术前CT,选取Kocher's点为中心(中线旁开2.5cm、冠状缝前1cm)平行中线切开头皮全层4-5cm,乳突牵开器牵开开头皮全层,打孔并使用铣刀形成3cm骨瓣,切开硬膜,沿着血肿的长轴置入透明内镜套管并固定,内镜下清除血肿。
1.4 观察指标:
①观察两组患者的手术相关指标:两组手术的手术时间,术中出血量,术后血肿残留体积,血肿清除率。血肿清除率=(术前血肿体积-术后血肿残留体积/术前血肿体积)×100%;
②观察两组患者术后14d NIHSS评分及住院时间。NIHSS评分共计0-42分,是评价患者神经功能状态的指标,评分越高,患者神经功能损害约严重。
③观察两组患者90d良好预后率及死亡率,两组患者的术后并发症。
1.5统计方法:计量资料符合正态分布或者近似正态分布采用均数±标准差表示,采用独立样本t检验;不符正态分布的计量资料采用中位数(25%,75%)四分位数间距表示,两组间比较采用秩和检验;等级资料比较采用秩和检验,计数资料采用卡方检验、校正卡方或者费舍尔确切概率法。
二 结果:
2.1 两组间基线资料年龄、性别、术前GCS评分、出血量比较无统计学意,具有可比性。见表1;
表1 两组基线资料比较
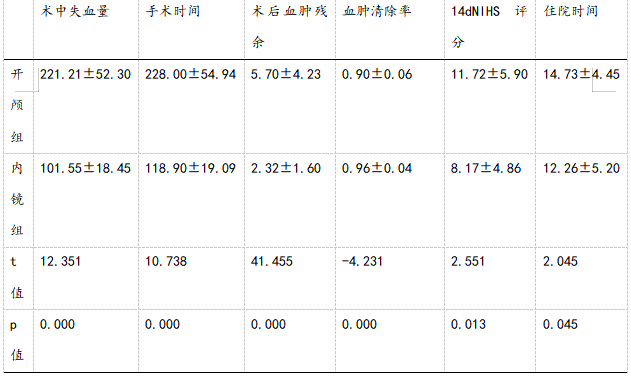
2.2 两组间手术相关指标及住院时间、14dNIHSS评分比较;开颅组术中出血量更少,手术时间更短,术后血肿残余率更低,血肿清除率更高,14d NIHSS评分更高,住院时间更短。
表2 两组间手术相关指标、14dNISS评分及住院时间比较
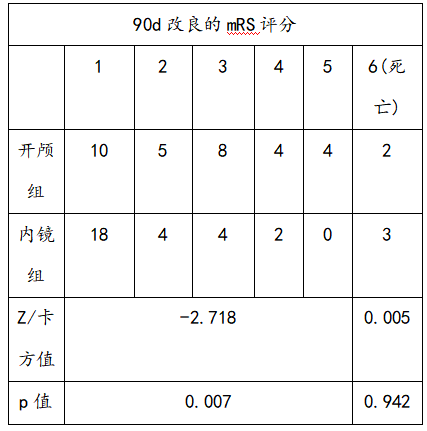
2.3 随访3-6个月,两组间90d 改良的mRS评分比较有统计学意义。
表3 两组间90d改良的MRS评分比较
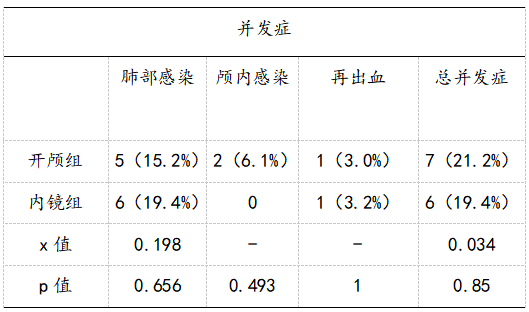
2.4 两组间肺部感染、颅内感染、再出血及总并发症无统计学意义。
表4 并发症比较
三 讨论:
脑卒中是国人的头号致死致残原因,流行病学显示,我国出血性卒中发病率高于神界范围平均水平[10]。 基底节脑出血是自发性脑出血的常见类型,是高血压的严重并发症,70%基底节脑出血患者出现瘫痪及死亡[2]。脑出血对患者脑组织造成损害主要分为两个阶段:第一阶段,脑内血肿通过占位效应压迫脑组织,破坏脑神经核团和纤维传导束,对脑组织造成损害,第二阶段,出血引起颅内压身高,造成血肿周围脑组织血流量减少,甚至高颅压造成全脑灌注压下降,影响脑组织血供,另外血肿分解过程中释放毒性物质,造成神经毒性,引起脑水肿,反过来进一步加重颅高压,形成恶性循坏,严重的话可引起脑疝[24]。
手术可以有效清除血肿,减轻患者第二阶段由出血造成的损害,对于符合手术指征的基底节脑出血,手术其目的是通过清除颅内血肿缓解颅内高压,提高灌注压,同时也有利于减轻后期血肿分解而造成的神经毒性及导致的脑水肿,可以改善患者的神经功能缺损,减少致死致残率[1, 2, 11, 12]。穿刺引流手术创伤小,并发症少,但不能快速有效的降低患者急性期颅内高压,而且不能确切止血,而且穿刺引流手术术后再次风险高[13, 14]。开颅血肿清除手术的优点是可以有效快速清除血肿,降低颅内高压,而且手术中止血确切,对于清除血肿后仍然颅内压高的患者,同时可以去除骨瓣,但由于手术创伤较大,手术时间长,失血多,而且手术路径可能存在潜在破坏神经纤维束的风险[2]。近些年来,分离外侧裂经岛叶皮层造瘘清除血肿被越来越多学者所认可,但对于急性期颅内高压患者,分离侧裂过程中存在损伤侧裂静脉及岛叶动脉的风险,且显微技术要求较高[15]。文献表明开颅手术较内镜手术,术后出现并发症的风险较神经内镜高 [1, 11, 16],本研究中两组术后并发症比较无统计学意义,可能跟样本量少有关。
对于基底节区的血肿,本研究中神经内镜组手术通道通过额中回到达基底节区,相较与开颅手术通过岛叶皮层造瘘或者颞叶造瘘到达血肿腔,理论上对神经纤维束的损伤更小,可能有益于改善术后的神经功能状态[15, 18]。本研究中,神经内镜组术后14dNISS评分高,90d 存活的患者MRS评分更低。一项meta分析指出,神经内镜相比较开颅手术和穿刺引流手术,不仅提高了生存率和改善预后,而且颅内再出血的风险最低,严重残疾患者的比例最低[17]。
与开颅手术相比较,神经内镜手术的优点是在清除血肿过程中,具有更小的骨窗、更小的脑组织牵拉,更小的手术切口和失血量,因此创伤更小[18]:内镜手术同时的优点还有高倍视野下充分显露深部血肿,为手术医师提供良好清晰的视野,有利于彻底清除血肿,同时清晰辨认出血点,从而术中确切止血,减少术后血肿残留和避免再出血,这与本研究的结果一致:神经内镜组手术时间更短、出血量更少、手术后血肿残余量更少、血肿清除率更高,因此住院时间更短。综上所述,内镜手术较开颅手术,可以有效减轻手术创伤,提高血肿清除率,有效降低颅内压,减少术后再出血发生率,改善患者神经功能[19-21]。
参考文献:
[1] Guo W, Liu H, Tan Z, et al. Comparison of endoscopic evacuation, stereotactic aspiration, and craniotomy for treatment of basal ganglia hemorrhage[J]. J Neurointerv Surg,2020,12(1):55-61.
[2] Lv K, Wang Y, Chao H, et al. Comparison of the Efficacy of Subosseous Window Neuro-Endoscopy and Minimally Invasive Craniotomy in the Treatment of Basal Ganglia Hypertensive Intracerebral Hemorrhage[J]. J Craniofac Surg,2023,34(8):e724-e728.
[3] Broderick J P, Brott T G, Duldner J E, et al. Volume of intracerebral hemorrhage. A powerful and easy-to-use predictor of 30-day mortality[J]. Stroke,1993,24(7):987-993.
[4] Mendelow A D, Gregson B A, Fernandes H M, et al. Early surgery versus initial conservative treatment in patients with spontaneous supratentorial intracerebral haematomas in the International Surgical Trial in Intracerebral Haemorrhage (STICH): a randomised trial[J]. Lancet,2005,365(9457):387-397.
[5] Kothari R U, Brott T, Broderick J P, et al. The ABCs of measuring intracerebral hemorrhage volumes[J]. Stroke,1996,27(8):1304-1305.
[6] Cho D Y, Chen C C, Lee H C, et al. Glasgow Coma Scale and hematoma volume as criteria for treatment of putaminal and thalamic intracerebral hemorrhage[J]. Surg Neurol,2008,70(6):628-633.
[7] Cordonnier C, Demchuk A, Ziai W, et al. Intracerebral haemorrhage: current approaches to acute management[J]. Lancet,2018,392(10154):1257-1268.
[8] 中华医学会神经病学分会,中华医学会神经病学分会脑血管病学组. 中国脑出血诊治指南(2019)[J]. 中华神经科杂志,2019(12):994-1005.
[9] 中华医学会神经外科学分会,中国医师协会急诊医师分会,中华医学会神经病学分会脑血管病学组,等. 高血压性脑出血中国多学科诊治指南[J]. 中华神经外科杂志,2020(08):757-770.
[10] Krishnamurthi R V, Feigin V L, Forouzanfar M H, et al. Global and regional burden of first-ever ischaemic and haemorrhagic stroke during 1990-2010: findings from the Global Burden of Disease Study 2010[J]. Lancet Glob Health,2013,1(5):e259-e281.
[11] 程科,方宪清,程彪,等. 神经内镜微创手术与标准骨窗开颅血肿清除术治疗老年高血压性脑出血疗效及对炎症性指标的影响[J]. 中国老年学杂志,2023,43(15).
[12] Wang W M, Jiang C, Bai H M. New Insights in Minimally Invasive Surgery for Intracerebral Hemorrhage[J]. Front Neurol Neurosci,2015,37:155-165.
[13] 李元贵,杨燕文,王晓麒,等. 软通道血肿穿刺引流术与神经内镜颅内血肿清除术治疗高血压脑出血的疗效[J]. 实用医学杂志,2023,39(7).
[14] Fu C, Wang N, Chen B, et al. Surgical Management of Moderate Basal Ganglia Intracerebral Hemorrhage: Comparison of Safety and Efficacy of Endoscopic Surgery, Minimally Invasive Puncture and Drainage, and Craniotomy[J]. World Neurosurg,2019,122:e995-e1001.
[15] 明兴,杜海,曹垒,等. 对比分析显微镜下经侧裂清除术与神经内镜下经额叶清除术治疗中老年大量基底节区脑出血的疗效[J]. 临床和实验医学杂志,2023,22(7).
[16] Xu X, Chen X, Li F, et al. Effectiveness of endoscopic surgery for supratentorial hypertensive intracerebral hemorrhage: a comparison with craniotomy[J]. J Neurosurg,2018,128(2):553-559.
[17] Li M, Mu F, Su D, et al. Different surgical interventions for patients with spontaneous supratentorial intracranial hemorrhage: A network meta-analysis[J]. Clin Neurol Neurosurg,2020,188:105617.
[18] 张诚,丁建玲,麦麦提依明·托合提,等. 神经内镜与显微手术治疗基底节脑出血的疗效分析[J]. 重庆医学,2023,52(5).
[19] 李凯,明兴,杜海,等. 神经内镜手术对高血压脑出血患者神经功能、脑血流动力学的影响[J]. 现代诊断与治疗,2023,34(12).
[20] 周勤伟,刘民,奚少东,等. 内镜及显微手术治疗基底节区高血压脑出血的临床疗效比较[J]. 中华神经医学杂志,2018(3):301-305.
[21] Zhang H Z, Li Y P, Yan Z C, et al. Endoscopic evacuation of basal ganglia hemorrhage via keyhole approach using an adjustable cannula in comparison with craniotomy[J]. Biomed Res Int,2014,2014:898762.




