引言
高血压脑出血(HIH)是神经外科常见病之一,好发于50岁以上的中老年人,是患者致残和致死的重要原因。老年重症HIH患者大多存在肠内营养不耐受,难以达到目标营养值,可因低蛋白血症致脑水肿加剧,加剧病情进展。本研究在早期肠内营养的基础上,探讨老年重症HIH患者是否需要添加肠外营养及其介入的时机,为临床合理的开展营养治疗提供参考依据。
1资料与方法
1.1对象与分组
选取某院2018年8月至2019年8月收治的高血压脑出血患者100例为观察对象,均经CT确诊,符合《脑出血诊疗指南》中相关标准,出血量<20ml。排除上消化道出血、动脉瘤、动静脉畸形破裂出血等其他脑出血疾病,伴胃肠功能不全、肾功能不全、糖尿病、甲状腺功能亢进等影响营养代谢疾病及有手术禁忌证的患者。其中男62例,女38例;年龄48~69岁,平均(59.4±4.1)岁;高血压病程1~12年,平均(5.6±2.2)年;收缩压153~187mmHg,平均(165.2±7.1)mmHg;舒张压90~113mmHg,平均(107.2±3.5)mmHg;格拉斯哥昏迷评分(GCS)5~8分,平均(6.4±0.5)分;脑出血部位:基底节区58例(58.0%),脑叶22例(22.0%),小脑20例(20.0%);脑出血量5~19ml,平均(10.6±2.4)ml;发病至入院时间3~6小时,平均(4.2±0.3)作者单位:325000温州医科大学附属第二医院神经内科通信作者:周海燕,Email:zhouli_zl123@126.com小时。按照入院时间先后将患者分为对照组和观察组各50例。两组在性别、年龄、GCS评分、脑出血部位等方面接近。
1.2方法
两组均给予降血压、脱水、利尿、神经营养药等保守治疗,治疗期间注意保持呼吸道通畅,并预防消化道出血。患者均于入院6小时内生命体征稳定后给予营养支持。对照组给予序贯“三合一”肠外营养,外周静脉间歇重力输注适量氨基酸、葡萄糖和脂肪乳,氮量为0.16~0.19g/(kg·d),热氮比为(415~625)kJ∶1g,糖脂比约为6:4,第1天予以全量的25%,以30~40ml/h的速度泵入,后每日以25%递增至全量3000ml(3.24kJ/ml),达全量后每日以全量进行营养支持。观察组患者于发病72h内给予肠内营养:发病24~48h内先经口或鼻胃管给予500~1000ml温水以确定患者耐受程度,能耐受后给予肠内营养乳剂〔纽迪希亚制药(无锡)有限公司生产,国药准字H20030011〕,全量为105~126kJ·kg-1·d-1,第1天给予全量的1/4,初始速度为20~30ml/h;第2天给予全量的1/2,速度为40~50ml/h;第3天给予全量,速度为50ml/h,持续治疗2周。治疗期间密切观察患者病情变化,一旦发生呕吐、腹胀等症状则应立即停止,待患者病情稳定后再进行肠内营养。
1.3统计学处理
采用SPSS15.0软件处理,计量资料以(x±s)表示,两组间比较以t检验,P<0.05为差异具有统计学意义。
2结果
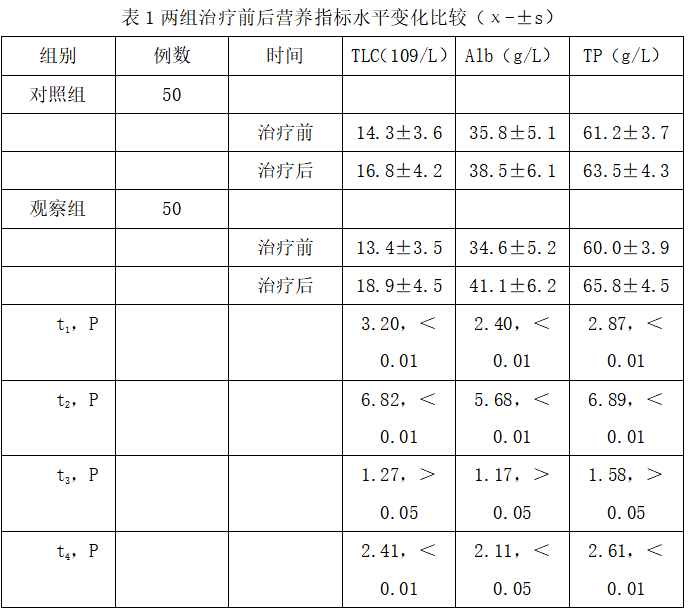
2.1两组治疗前后营养指标水平变化比较(表1)
治疗前,两组TLC、Alb及TP比较差异均无统计学意义;治疗后,两组上述营养指标均较治疗前明显升高,观察组明显高于对照组,差异有统计学意义。
2.2两组并发症比较
观察组出现应激性溃疡5例(10.0%);对照组出现并发症13例(26.0%),其中置管处感染8例,胆汁淤积5例。观察组并发症发生率明显低于对照组,差异有统计学意义(χ2=4.34,P<0.05)。
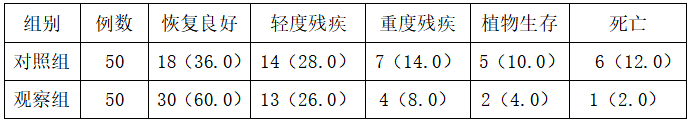
2.3两组预后比较(表2)
观察组预后明显优于对照组,差异有统计学意义(χ2=8.71,P<0.05)。
表2两组预后比较[例(%)]
3讨论
老年患者重要脏器储备功能常明显减弱,机体内环境处于不稳定性状态,存在各种急慢性疾病短期或长期的影响,发生营养不良的几率较高,直接影响患者的预后。近些年来,随着对危重症营养治疗方面的重视,营养支持治疗对危重症患者发挥着非常重要的作用,恰当合理的营养支持治疗对患者的疗效和康复有重要的作用,可以减少并发症的发生率,缩短疾病病程、减少住院时间及费用、促进患者康复等。
综上所述,早期肠内营养较肠外营养可有效改善患者的营养状态,促进胃肠功能恢复,改善免疫功能,利于患者预后。
参考文献
[1]王素云,王志宏,樊明超,等.不同营养支持对高血压脑出血患者体液免疫功能及并发症的影响[J].中华神经外科杂志,2018,28(11):1093.
[2]彭岱.高血压脑出血病人围手术期营养支持的研究进展[J].肠外与肠内营养,2016,20(3):181.