鼓膜穿孔通常是由慢性化脓性中耳炎或外伤、昆虫进入耳内等引起,导致患者听力下降,影响患者的生活质量[1]。鼓膜穿孔的修复是为了提高听力,保持中耳的完整性,减少并发症的发生[2]。本研究以接受治疗的84例鼓膜大穿孔患者为对象展开研究,探讨耳内镜下自体颞筋膜修夹层法在鼓膜大穿孔患者中的应用及对听力水平的影响,报道如下。
1.资料与方法
1.1临床资料
选择于2020年6月-2023年6月接受治疗的84例鼓膜大穿孔患者,随机分成对照组42例和观察组42例。观察组男27例,女15例,年龄(20~67)岁,平均年龄(36.64±4.25)岁。对照组男26例,女16例,年龄(21~70)岁,平均年龄(37.18±5.02)岁。
1.2 方法
对照组予以常规耳屏软骨-软骨膜修补治疗,在耳屏游离缘处做一个约1厘米长的弧形切口,切断软骨并去除适合大小的软骨膜,然后对位缝合切口。接着在耳内镜下制备鼓膜移植床,将移植物贴补于穿孔鼓膜缘,并填塞明胶海绵。观察组给予耳内镜下自体颞筋膜修夹层法治疗。患者采取仰卧头侧位,患耳朝上,常规消毒铺巾后,在患耳耳廓附着处上方做3cm横形切口,分离暴露颞肌筋膜。根据需要剪下小块筋膜并刮平晾干备用。在外耳道骨与软骨交界处进行局部浸润麻醉。手持耳内镜的医生一手操作吸引器及手术器械,另一手交替使用尖探针去除鼓膜穿孔边缘0.5mm的陈旧组织,并用鼓膜针搔刮其内侧面作为新鲜创面移植床。将明胶海绵粒填充到鼓室内使之与穿孔处相平。修剪晾干的颞肌筋膜使其大于穿孔直径约2mm,并将其铺衬于移植床且贴合紧密,然后填塞抗生素明胶海绵粒和碘仿纱条固定。术后按常规使用抗生素预防感染,术后1周拆除颞部缝线,术后2周取出外耳道填塞物。
1.3 观察指标
(1)鼓膜愈合情况。对两组鼓膜愈合、鼓膜存在裂隙、筋膜移位、筋膜内陷情况进行统计比较。(2)听力水平。对两组平均气导听阀水平、气骨导差平均减小水平进行统计比较。
1.4统计分析
采用SPSS22.0软件处理,计数资料行χ2检验,采用n(%)表示,计量资料行t检验,采用()表示,P<0.05差异有统计学意义。
2. 结果
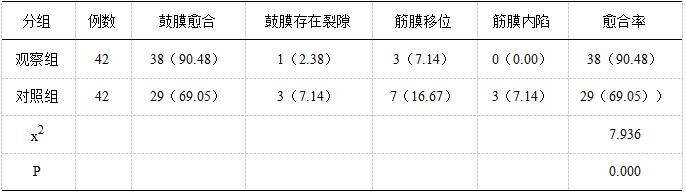
2.1 两组鼓膜愈合情况比较
治疗后观察组鼓膜愈合率高于对照组(P<0.05),见表1。
表1 两组鼓膜愈合情况比较[n(%)]
2.2 两组听力水平比较
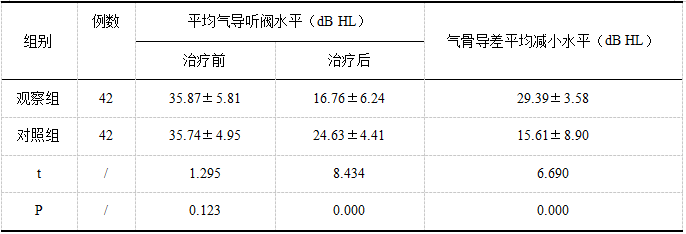
治疗后观察组听力水平优于对照组(P<0.05),见表2。
表2 两组听力水平比较(![]() )
)
3.讨论
鼓膜穿孔可引起耳鸣、听力损失等,对患者的日常生活产生不利影响。在大穿孔的愈合过程中,由于缺乏支撑,各穿孔组织的生长不同步,容易造成边滚,穿孔在长时间不愈合后被遗留下来[3-4]。近年来,我国耳鼻喉科微创手术技术有了显著的进步,耳内镜下自体颞筋膜修夹层法具有成像清晰、直视视野开阔等特点。体积小,操作方便,可通过视频、图像形式保存。本研究中,治疗后观察组鼓膜愈合率高于对照组(P<0.05),说明耳内镜下自体颞筋膜修夹层法在鼓膜大穿孔患者中的应用效果明显,可有效促鼓膜愈合。手术后,避免擤鼻涕和让水进入耳朵,以避免中耳感染、移植物丢失或鼓膜穿孔等并发症[5]。内镜下鼓膜修补术的医生必须接受系统的专业培训,掌握内镜技术。本研究中,治疗后观察组听力水平优于对照组(P<0.05),说明耳内镜下自体颞筋膜修夹层法在鼓膜大穿孔患者中能够提高患者听力水平。
综上所述,耳内镜下自体颞筋膜修夹层法在鼓膜大穿孔患者中的应用效果明显,可有效促鼓膜愈合,提高患者听力水平,值得于临床中借鉴使用。
【参考文献】
[1]杨礼宏,陈登胜,刘忠意,等.耳内镜下嵌入蝶形软骨鼓膜成形术治疗鼓膜前缘穿孔效果及对患者听力恢复的影响[J].临床和实验医学杂志, 2021,20(1):107-110.
[2]董凯峰,申宇鹏,薛海涛,等.耳内镜下嵌入蝶形软骨鼓膜成形术与显微镜下颞肌筋膜修补术治疗鼓膜前缘穿孔临床疗效比较[J].临床军医杂志, 2021,49(10):1165-1167.
[3]包勇正,邹文兰,胡志邦,等.29例鼓膜大穿孔患者耳内镜下鼓膜成形术疗效观察[J].实用临床医药杂志, 2020,24(23):42-44.
[4]冀庆军,柴伟,黄辉,等.耳内镜与显微镜下夹层法修补鼓膜大穿孔的疗效比较[J].听力学及言语疾病杂志, 2020,28(1):92-94.
[5]阮开安,吴铖林,张武宁.耳内镜下夹层法鼓膜成形术治疗鼓膜大穿孔的临床研究[J].中国内镜杂志, 2020,26(2):60-64..