退变性脊柱侧凸多见于中、老年群体当中,是一种伴随年龄增长而发病率愈高的临床常见病,疾病伴有程度各异的椎体旋转、椎管狭窄与滑脱、疼痛等表现,极大的影响到患者生活质量。临床手术治疗的目的在于解除患者神经压迫、恢复其脊柱稳定性,平衡脊柱的矢状面、冠状面[1]。但考虑到传统开放手术创伤大、出血多等缺点,微创手术的出现因有效规避了以上问题,获得了临床广泛应用。
1对象及方法
1.1观察对象
2016年5月~2017年5月我院收治成人退变性脊柱侧凸患者48例,符合条件:①中、重度成人退变性脊柱侧凸;②Silva-Lenke分型Ⅲ级以上。剔除条件:①保守治疗低于6个月;②有严重骨质疏松症;③既往有后腹膜手术史;④脏器严重功能障碍、不能耐受手术;⑤有腰椎、相近位置活动性感染。微创组患者26例,男9例、女17例,年龄62~79(70.4±5.3)岁,分型:Ⅲ级4级、Ⅳ级9级、Ⅴ级12例、Ⅵ级1例。开放组患者22例,女16例、男6例,年龄61~77(69.4±5.2)岁,分型:Ⅲ级2级、Ⅳ级8级、Ⅴ级8例、Ⅵ级4例。两组间差异比值小(P>0.05)。
1.2手术方法
1.2.1微创组
行分期微创手术治疗,一期行侧路/斜外侧腰椎椎体间融合术,于顶椎近端、远端植入cage3~4个;一般在1周后进行二期手术,以患者矢状面平衡是否满意为度,若满意,则行原位经皮椎弓根螺钉固定术;若不满意,则在二期后路手术时截骨矫形。如一期术后患者神经根压迫问题并未得到缓解,二期手术时可直接于相应节段减压处理。
1.2.2开放组
本组患者手术皆通过后路手术一期完成,结合患者具体矢状面平衡状况,相应行后路减压固定融合术或者是截骨矫形手术。
术后引流管拔除后,患者均可借助腰围/支具的保护下床行走。
1.3随访疗效
随访时间24个月:(1)矢状面平衡:站立位下,于脊柱侧位X线片上,测量C7铅垂线和S1后上角的垂直距离[2]。(2)并发症:记录术中、随访期的深静脉血栓、运动功能障碍、心肌梗死等。
1.4随访数值
数据统计学软件版本为SPSS22.0,采用百分率(%)表示计数指标,采用平均数±标准差(x̄±s)表示计量指标,分别采用卡方(x2)和独立样本(t)检验,检验P<0.05表示之间存在明显差异。
2结果
2.1两组手术治疗前后矢状面平衡对比
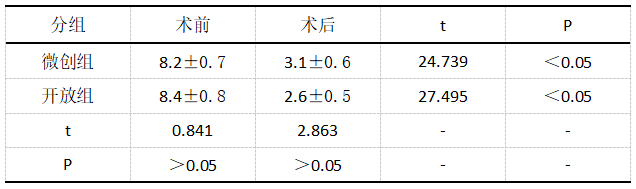
两组患者随访24个月,发现治疗后矢状面平衡较术前均有明显改善(P<0.05),但两组间矢状面平衡改善情况并无差异性(P>0.05),表1:
表1两组手术治疗前后矢状面平衡对比(x̄±s,cm)
 2.2并发症随访
2.2并发症随访
微创组患者随访期间并未发现有切口感染、神经管损伤等严重并发症,有1例患者伴一侧屈髋无力的腰大肌刺激症,并发症发生率3.6%(1/28);开放组患者发生切口深部感染1例(后经清创、抗感染等治疗愈合)、2例发生肺部感染(积极抗感染治疗)、1例术中硬膜撕裂(术中予以缝合、封闭)、1例术后螺钉断裂;并发症发生率22.7%(5/22)。两组对比并发症差异有意义(X2=4.281,P<0.05)。
3讨论
对中、重度退变性脊柱侧凸的治疗,强调重点在于恢复脊柱冠状面与矢状面平衡,特别是矢状面平衡的恢复,对改善患者生活质量有重要意义。本次试验中我们采用的微创术式,自腰椎侧方将椎间融合器植入,恢复上、下终板的平行,使椎间隙不对称的问题得到改善,从而达到矫正冠状面畸形的结局;并且置入带前凸角的cage,也有益于促进局部腰椎前凸,起到促进矢状面平衡恢复的作用[3]。
上文试验数据显示,采用微创手术治疗的患者术后随访见,其矢状面平衡参数得到显著性改善,与开放性手术比较,差异值不大(P>0.05)。在微创手术当中,结合患者一期手术具体矫正情况,在二期手术开展上使用弯棒、压棒,或视情况行后路低级别截骨手术,能与开放性手术取得大致相同的效果[4]。
另外在并发症方面,传统开放术式治疗因手术切口大、出血量多、手术时间长,由于该类病例大都是老年人,老年人多伴发的基础疾病会给手术提出更大挑战,导致术后易发生严重并发症,而微创手术则是在保证治疗效果的基础上、尽量减小治疗创伤。本次研究显示,微创组患者并未发现有肺栓塞、深部感染等严重并发症,在并发症发生率上数值要优于开放组。
总的来看:微创手术治疗退变性脊柱侧凸能取得和开放手术相当的矢状面平衡恢复效果,同时严重并发症发生几率小。
参考文献
[1]吴文坚,梁裕,曹鹏, 等.分期微创与开放手术治疗成人退变性脊柱侧凸的疗效比较[J].中华骨科杂志,2019,39(20):1239-1248.
[2]姜建元,王洪立.退变性脊柱侧凸相关分型及选择策略[J].山东大学学报(医学版),2019,57(5):3-6.
[3]潘爱星,海涌.成人退变性脊柱侧凸的微创治疗现状[J].中华医学杂志,2018,98(25):2045-2048.
[4]海涌.成人退变性脊柱侧凸微创手术治疗的焦点问题[J].中华医学杂志,2018,98(25):1977-1979.










