分娩是产妇面临的一个生理过程,在分娩期间产妇容易产生疼痛,影响产妇生理、心理[1]。在目前,社会飞速发展,产妇对分娩镇痛的要求也越来越高,部分产妇因难以耐受疼痛,更愿意选择剖宫产,然而剖宫产容易对母婴造成不良影响。为减轻自然分娩的造成的疼痛,临需予以产妇分娩镇痛[2]。椎管神经阻滞麻醉属于镇痛麻醉方法,其安全且有效。我院就椎管神经阻滞麻醉分娩镇痛对分娩结局的影响进行探讨。详细报道如下:
1 资料与方法
1.1一般资料
前瞻性选取我院在2019.11-2020.11收治的产妇80例作为研究对象。以随机数字表法完成分组,将应用常规分娩40例产妇设立为对照组,组内年龄为22-45(27.21±3.12)岁。孕周为36-43(40.12±1.52)周。将应用椎管神经阻滞麻醉分娩的40例产妇设立为观察组,组内年龄为21-42(26.42±3.02)岁。孕周为35-42(40.01±0.24)周。产妇在知情情况下加入研究。研究通过医学伦理委员会批准同意执行,患者的各项基本信息显示数据相当(P>0.05),有可比性。
1.2 方法
对照组产妇予以自然分娩,不予以镇痛。观察组产妇予以椎管神经阻滞麻醉,于L2-L3开展硬膜外穿刺,进入硬膜外腔后,转向头侧置入导管4cm,回抽至无脑脊液以及血液后,对导管固定。取利多卡因(浓度为2%)3ml注入,观察5min,若产妇无局部中毒表现,则再取3ml同浓度利多卡因注入,导管与镇痛泵相连,取芬太尼(浓度为0.002%)、罗哌卡因(浓度为0.1%)混合液,剂量以产妇宫缩无疼痛为度,分娩期间要求助产士全程予以护理,对产妇疼痛情况进行记录,分娩后经观察2h后再从产房转入普通病房,离开产房时需将硬膜外导管拔除。
1.3 观察指标
①疼痛评价
应用视觉模拟疼痛评分(VAS)对产妇疼痛程度进行评价,分值为0-10分,分值越高,则疼痛越严重。
②分娩结局
记录两组产妇自然分娩、剖宫产率,并予以比较。
③母婴并发症
记录和比较两组产后出血、新生儿窒息、胎儿宫内窘迫的发生率。
1.4 统计学方法
采用SPSS23.0统计学软件,以%和n表示计数资料,采用X2检验;采用“x̄±s”表示计量资料,组间以独立样本t检验,组内以配对样本t检验,等级采用秩合检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组产妇疼痛评价
观察组VAS分值为(2.71±1.44)分,对照组VAS分值为(8.17±1.52)分,观察组产妇VAS分值更低,与对照组差异显著(P<0.05)。
2.2 两组产妇分娩结局比较
观察组自然分娩率更高,与对照组差异显著(P<0.05)。
表1 两组产妇分娩结局比较(n,%)
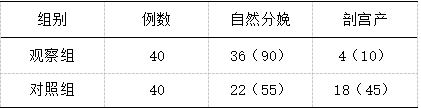
2.3 两组产妇母婴并发症发生情况比较
观察组母婴并发症发生率更低,与对照组差异显著(P<0.05)。
表2 两组产妇母婴并发症比较(mmHg)

3 讨论
产妇分娩过程中可产生疼痛,主要因子宫、宫颈牵拉、产道挤压引起,分娩疼痛可导致产妇血压、心率、子宫平滑肌功能出现异常,增加难产风险,另外还可导致产妇副交感神经反射能力增强,引起恶心、呕吐、脱水等不良症状,影响产妇分娩以及新生儿安全[3]。
研究表明,对产妇开展分娩镇痛,可有效预防因疼痛导致的不良反应,减少产妇体力消耗,促进分娩,降低母婴并发症的发生风险。椎管神经阻滞麻醉是临床用于分娩镇痛的常用方法,其将麻醉药物注入椎管,从而使脊神经支配的相应区域麻醉,硬膜外麻醉下,麻醉药物可通过多种途径发挥作用,麻醉镇痛效果显著。麻醉药物剂量较低,因此分娩期间产妇可感受到宫缩,另外麻醉镇痛起效快、镇痛效果显著,符合剖宫产、产钳助产麻醉需求,可有效缩短产程。分娩期间产妇能够保持清醒,配合分娩,对产程、母婴几乎无影响,具有较高安全性。
我院研究得出,观察组产妇VAS分值更低,与对照组差异显著(P<0.05)。观察组自然分娩率更高,与对照组差异显著(P<0.05)。观察组母婴并发症发生率更低,与对照组差异显著(P<0.05)。表明采用椎管神经阻滞麻醉,可有效减轻产妇疼痛,降低并发症发生率,促进产妇自然分娩。
综上所述,椎管神经阻滞麻醉分娩镇痛对产妇疼痛缓解有显著效果,可改善产妇分娩结局,提升自然分娩率,值得推荐。
参考文献:
[1] 耿翠霞. 椎管神经阻滞麻醉分娩镇痛对分娩结局的影响[J]. 心理医生, 2018, 24(3):116-117.
[2] 祁亚莉. 硬膜外神经阻滞麻醉无痛分娩的实施效果分析[J]. 世界最新医学信息文摘(电子版), 2019, 19(99):193-194.
[3] 马春莉. 椎管内麻醉无痛分娩在改善分娩结局中的作用研究[J]. 糖尿病天地·教育(上旬), 2019, 16(1):144-145.










