腰椎穿刺是儿科常见的一种诊疗手段,作为检查方式能有效的诊断中枢神经系统疾病,如中枢神经炎症(脑膜炎、脑炎等)、血管性疾病(各类先天性血管肿瘤、感染性动脉炎等)以及脊髓病变等,同时也可以测定颅内压,诊断蛛网膜下腔是否出血[1]。我院对腰椎穿刺在儿科临床中的应用效果进行了相关研究与分析,具体论述如下。
1资料与方法
1.1一般临床资料
选取我院2019年12月-2020年4月所收治的33例行腰椎穿刺检查患者为研究对象。同时对患者进行影像学检查,将患者所有临床资料进行回顾性分析,对比两种检查方式的诊断结果以及诊断正确率。所有患者在性别、年龄等一般临床资料上无明显差异,不具备统计学意义,P>0.05。排出标准:(1)患严重心、脑、肾等急危重症者;(2)颅内压力增高有脑疝迹象者;(3)伴有脊髓压迫症状、骨有炎症者;(4)不接受或拒绝腰椎穿刺检查者。
1.2方法
多层螺旋CT检查:所有患者均采用同一台多层螺旋CT机进行检查,取患者仰卧位,将电流设置为220-250毫安之间,电压为120-130千伏,层厚为5毫米,准直为5毫米,螺距为1.0,以0.5秒的扫描速度对患者疾病部位及周边组织进行全方位观察,检查过程中,叮嘱患者尽量不要呼吸或屏气,并根据患者病情需要进行增强扫描,将0.3g/100ml欧乃派克注入患者静脉,采用静脉滴注方式,流速为3.5-4.0ml/s,并根据扫描时间进行流速适当调整,若扫描时间过长,则需要增加造影剂剂量,不超过2.5ml/kg,等待CT成像,并将原始图像与重建图像进行结合,多平面、多方位、立体的显示疾病部位以及周围结构,使医师更加准确的对患者疾病病变情况进行判断。
腰椎穿刺检查:取患者左侧卧位,双膝弯曲,保持头部尽量向双膝靠拢,突出腰部,对患者L3-L4腰椎间隙进行常规消毒,采用局部麻醉方式,麻药生效后取有芯的腰穿刺针,对患者L3-L4腰椎间隙穿刺,当感觉针头阻力增加,继续进行穿刺,直至有减压感觉,说明针头已经进入蛛网膜下腔,旋转针头,使针尖斜面面向患者头部,拔出针芯,采集脑脊液标本,采集完成后,放入针芯,拔出针头,对穿刺部位用消毒纱布块固定,协助患者平卧4~6小时(去枕),对脑脊液标本进行实验室检查。
1.3判定标准
根据患者临床病理结果为依据,比较患者使用两种检查确诊结果以及诊断准确率。诊断准确率=诊断正确例数/总例数*100%。
1.4统计学分析
采用SPSS 21.0对研究对象采集的数据进行分析处理,计量数据采用均数±标准差(`X±S)表示;计数资料采用%表示,使用X2对数据进行校检;P<0.05为差异具有统计学意义。
2结果
2.1 两种检查方式诊断结果对比。
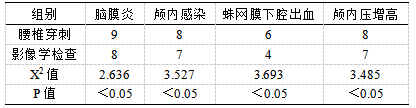
检查后,33患儿采用腰椎穿刺检查结果为脑膜炎例数9例,颅内感染8例,蛛网膜下腔出血6例,颅内压增高8例,影像学检查检查结果为脑膜炎例数8例,颅内感染7例,蛛网膜下腔出血4例,颅内压增高7例,数据差异具有统计学意义,P<0.05。见表1
表1两种检查方式诊断结果对比(n)
 2.2 两种检查方式诊断正确对比
2.2 两种检查方式诊断正确对比
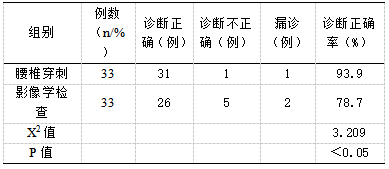
检查后,腰椎穿刺诊断正确率93.9%,显著高于影像学检查诊断正确率78.7%,数据差异具有统计学意义,P<0.05。见表2
表2两种检查方式诊断正确对比
 3讨论
3讨论
腰椎穿刺的目的:(1)用于诊断,①进行脑脊液动力学检查;②采取脑脊液进行检验;③测脑压,了解颅内压高低;④进行脊髓或气脑造影;(2)用于治疗,①放除脑脊液,降低颅内压力;②引流血性脑脊液;③鞘内注射药物治疗炎症或肿瘤。
腰椎穿刺的治疗:(1)蛛网膜下腔出血,腰椎穿刺放除脑脊液,可迅速降低患者颅内压力,有效的清除大量血液,从而减少了脑脊液中胶原蛋白的含量,改善患者头疼症状,同时能降低脑血管痉挛、脑积水等并发症发生几率,治疗频率为发病前1-3天,每天进行2次放液,之后根据患者腰穿压力进行次数调整,当腰穿压力<1.76KPa时,应停止放液治疗;(2)脑脊髓蛛网膜炎,腰椎穿刺后,在鞘内注射透明质酸酶500L*,每周进行一次治疗,1-18周为一个疗程,(3)脑室炎,主要是由于化脓性脑膜炎患者进行长时间引流治疗后,导致细菌入侵脑室所引起的,腰椎穿刺后,在鞘内注射抗生素药物进行治疗,用药剂量为青霉素5000-10000U,庆大霉素2-5mg,头孢噻啶25-50mg,氨芐青霉素5μmg,菌必治50mg,每天1-2次,7天为一个疗程,治疗一个疗程后,根据患者白细胞含量进行药物加减。
综上所述,腰椎穿刺在儿科临床中的应用效果显著,可以提高对患者疾病的诊断正确率,便捷医生准确诊断患者疾病,及时给予患者正确的治疗方案,是患者生命质量得到进一步保障,在临床应用中具有重大意义,值得推广普及。
参考文献
[1]廖亮荣.连续腰椎穿刺治疗新生儿颅内出血效果观察[J].临床合理用药杂志,2020,13(04):153-154.










