1临床资料
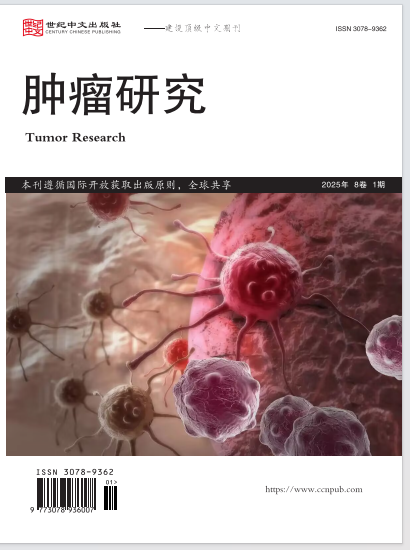
患者女,51岁。发现子宫肌瘤2年,较前明显增大2个月,于2023年12月4日入院。该患2年前因要求取出宫内节育器就诊于外院发现子宫多发肌瘤,最大70x52mm,且宫体大小达到92x58x82mm,因接近绝经期未系统治疗,选择定期复查。2个月前始能自行扪及下腹部包块,复查发现肌瘤增多,且宫体明显增大,大小约110x66x108mm。既往体健,G7P1,末次月经2023年4月28日。专科查体:外阴未见异常,阴道中下段狭窄,后壁明显隆起,宫颈埋于阴道前穹隆内,宫颈暴露不满意;宫体增大,约孕22周大小,宫底达脐上1cm,两侧达腋前线,质硬,活动度差,无压痛;双侧附件触及不满意。妇科彩超:子宫轮廓显示不清,盆腔内可见几个低回声,相互聚集成团,范围约231x119x210cm,形态不规则,内回声不均,内血流信号较丰富(图1) 。盆腔内低回声,左侧方可见一个无回声,大小35x23mm,界清壁偏厚。盆腔核磁示:盆腔内见巨大异常信号影(图2),大小约22.6x21.8x11.5cm,与子宫界限不清,子宫受压左移,子宫体部肌层内见团块状T2WI略低信号,直径约6.0cm,左侧附件区见直径约2.4cm的T2WI高信号,边界清楚。彩超及核磁结果均提示盆腔巨大占位考虑巨大子宫肌瘤。血清肿瘤标记物示:CA-125:21.2U/ml;CA19-9:5.6U/ml;CA15-3:13.5U/ml; 癌胚抗原:0.60ng/ml;人附睾蛋白4:62.2pmol/L;鳞状上皮癌细胞抗原:1.69ng/ml。入院诊断为子宫肌瘤,但其生长速度较快,提前安排术中冰冻病理,向患方交代术中冰冻病理与术前诊断不符有更改手术方式后安排手术日程。
完善相关术前准备后,在全身麻醉下行全子宫切除术及双侧附件切除术。术中见:子宫大小约孕22周,宫体右侧后壁可见一大小约22x20cm的肌瘤,右侧阔韧带内可见多枚肌瘤,最大约为7x8cm,右侧骶韧带内可见一大小约15x15cm肌瘤向后腹腔生长,以致右侧输尿管受牵拉向左侧走形。常规送术中快速病理(右侧后壁肌瘤):肌核一枚,子宫肌瘤大小22x15x8cm,切面呈灰白色,属实性,质地较韧,界限清楚。本例患者因肌瘤较大,肌瘤数目较多,导致压迫右侧输尿管失去正常解剖位置及走行,故请与泌尿外科医师协同进行手术。
术后病理回报示:肿物最大直径22cm,由富于平滑肌细胞构成,多处取材未见明确肿瘤性坏死及明显异型性,但核分裂像丰富(热点区核分裂像达40个/10HPF)(图3A),不除外SMTUMP;免疫组化示结果显示:SMA(+),Ki-67(局部热点区60-70%,周围10%+)(图3B),CD10(-)。会诊吉林大学第二医院病理科示:平滑肌肿瘤,肿瘤细胞无明显异型性,未见确切坏死,核分裂像易见,大于15个/10HPF,符合SMTUMP;其他病理结果及免疫组化染色结果同原单位病理报告。
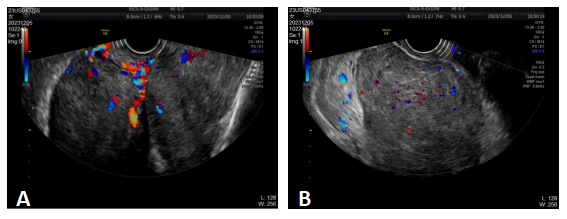 图1.阴式彩超 A.子宫血流信号;B.盆腔肿物内血流信号
图1.阴式彩超 A.子宫血流信号;B.盆腔肿物内血流信号
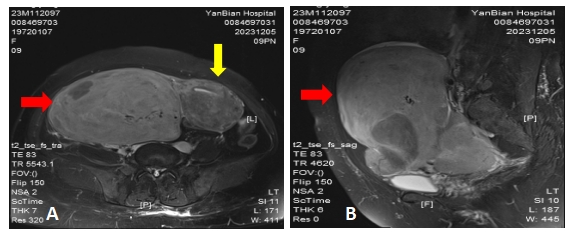 图2.核磁共振成像显示盆腔内巨大占位。A.冠状面;B.矢状面
图2.核磁共振成像显示盆腔内巨大占位。A.冠状面;B.矢状面
注:红色箭头:盆腔巨大占位;黄色箭头:子宫。
 图3 HE染色和免疫组化结果
图3 HE染色和免疫组化结果
注:图3A HE染色(放大倍数400倍)可见核分裂像丰富、细胞轻度异形性、未见肿瘤坏死,黑色箭头所指为核分裂像;图3B 免疫组化Ki-67(放大倍数100倍)可见局部热点区60-70%,周围10%+。
2讨论
子宫平滑肌瘤是女性生殖系统中常见的良性肿瘤,属于激素依耐性肿瘤,常见于30-50岁妇女。而SMTUMP多发生于20-70岁女性,平均年龄46岁。一篇为SMTUMP的29例病理分析显示年龄在26-76岁之间均可发病,平均年龄42.3岁,其中有24%的患者年龄大于50岁,包括1例自然绝经。本例患者已绝经近7个月,在绝经第5个月时,子宫平滑肌瘤迅速增大,在2个月内增大至22cm,根据术前检查及术中所见曾一度偏向于子宫肉瘤,术后病理证实为SMTUMP。之所以术前、术中偏向于子宫肉瘤的诊断,其一:子宫平滑肌瘤有0.1%的可能性恶变为子宫肉瘤,且多见于绝经后女性;其二:肌瘤短期内迅速增大,呈侵袭性生长。而SMTUMP患者临床表现缺乏特异性,常见的临床表现为月经改变,包括:月经周期异常、经期改变、痛经;异常子宫出血;盆腔包块包括:腹痛、腹胀、尿频、尿急等压迫症状。本例患者以上症状均未出现,仅仅只是因肿物增长迅速可自行于腹壁扪及包块,这可能与子宫及肿物血流丰富或此病理分型有关;而无月经改变可能与无月经7个月有关。
目前对于SMTUMP尚缺乏较有价值的辅助检查,冯静等人报道的12例病理结果为SMTUMP中2例血清CA-125高于正常,欧达等人报道的42例诊断为SMTUMP中有12例肿瘤标记物水平升高,分别为CA-125、CA19-9各6例,本例患者血清肿瘤标记物均为阴性,可见血清肿瘤标记物对于诊断SMTUMP无明显有效价值。在影像学中,大多数文献报道的SMTUMP均缺乏特异性,且对于鉴别子宫恶性肿瘤无明显优势。
介于临床症状,肿瘤标记物及影像学无明显特异性表现,故SMTUMP最终的金标准仍然依靠组织病理学诊断。对于SMTUMP的组织病理的诊断标准沿用WHO女性生殖器官肿瘤第四版[8]的诊断标准:(1)有肿瘤细胞凝固性坏死,无细胞异型性,核分裂像<10个/10HPF;(2)无肿瘤细胞凝固性坏死,有弥漫或多灶的中-重度细胞异形性,核分裂像<10个/10HPF;(3)无肿瘤细胞凝固性坏死,无细胞异型性,核分裂像≥15个/10HPF;(4)肿瘤边界不清或有周围肌层或脉管侵犯;(5)上皮样平滑肌瘤和黏液样平滑肌肿瘤的诊断标准较宽松,当超出评价肌瘤的诊断标准但不足以诊断平滑肌肉瘤是可诊断为SMTUMP。近年来许多研究者通过对SMTUMP的病理应用免疫组化,发现其可以协助难以明确分类的子宫平滑肌瘤的诊断,或预测是否有较高的复发率以及较高的转移风险。研究表明在众多生物标记物中,p16、p53、Ki-67在鉴别侵袭性平滑肌瘤中效果最佳。此病例中术后病理免疫组化示:SMA(+),Ki-67(局部热点区60%-70%,周围10%),CD10(-)。
目前对于SMTUMP尚无诊治指南,国内外对于SMTUMP治疗,主要为手术治疗,而术式选择,主要根据患者年龄、生育要求以及全身状态而定。对于有生育要求的年轻女性而言,术前应进行充分的风险-利益评估,且应充分告知患者复发风险以及复发成侵袭性肿瘤风险;而对于已完成生育计划者而言,全子宫切除术为其首选术式,不过目前还没有比较的研究比较腹腔镜或开腹肌瘤剔除术对保留子宫的优劣。
高娟等人报道的29例SMTUMP中有2例复发仍为SMTUMP;张金磊等对11例术后SMTUMP患者进行随访均未见复发;沈丹华等人报道的2例SMTUMP行肌瘤剔除术患者分别于第1年和第2年复发,其中1例确诊为子宫肉瘤,另1例仍为SMTUMP。可见,尽管SMTUMP患者已行手术治疗术后仍有复发风险,甚至有恶变可能。因此,SMTUMP患者术后随访格外重要,国内外部分学者建议,若已行全子宫切除术者,应每年进行影像学检查,包括胸、腹及盆腔核磁,而保留子宫者应于术后每半年复查1次,持续5年;5年后可适当延长至1年1次。该患者截止发稿术后第六个月,术后复查未见复发及转移。
综上,SMTUMP发病率较低,临床症状不典型,对其诊断有赖于组织病理学,对于有生育要求的患者首选剔除术,剔除术后有复发及癌变风险,故剔除术术后已完成生育计划患者以及无生育要求患者应积极行全子宫切除术,术后均应进行严密随访。